Malária
| Malária | |
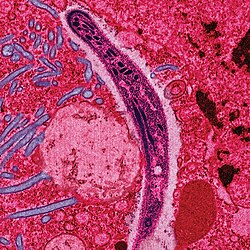 Elektrónová fotografia v upravených farbách: plazmódium preniká epitelovou bunkou čreva | |
| Klasifikácia | |
|---|---|
| MKCH-10 | B50: Malária zapríčinená Plasmodium Falciparum B51: Malária zapríčinená Plasmodium Vivax B52: Malária zapríčinená Plasmodium Malariae B53: Iní parazitologicky potvrdená malária B54: Nešpecifikovaná malária (odkaz) |
| Mortalita | 627 tisíc (2020)[1] |
|
| |

Malária je jedna z najzávažnejších infekčných chorôb. Ročne na ňu ochorie približne 300 – 500 miliónov ľudí, pričom až 1 – 3 milióny z nich chorobe podľahne. Väčšina obetí žije v tropickej a subsaharskej Afrike, no nebezpečným formám malárie je vystavených až 40 percent svetovej populácie.
Názov[upraviť | upraviť zdroj]
Mala aria v stredovekej taliančine znamená zlý vzduch. Občas sa (kvôli typickým prejavom) označuje aj ako zimnica.
Prenos[upraviť | upraviť zdroj]

Malária je spôsobená plazmódiami, parazitickými prvokmi kmeňa Apicomplexa a ich prenášačom na človeka je komár rodu Anopheles presnejšie Anopheles maculipennis.
Priebeh ochorenia môže v niektorých prípadoch byť veľmi rýchly, keď dochádza k životunebezpečným stavom – zlyhávajú životne dôležité orgány (obličky) a nastáva kóma. Veľmi rizikový je priebeh ochorenia u detí.
Príznaky[upraviť | upraviť zdroj]
Jej prvými príznakmi sú: horúčka, triaška, bolesť kĺbov, bolesti brucha, zvracanie. Môže sa objaviť aj pocit mravenčenia v pokožke, najmä u malárie spôsobenej Plasmodium falciparum.
Mechanizmus nákazy[upraviť | upraviť zdroj]
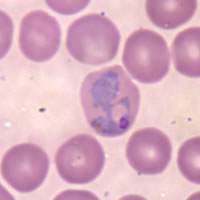
Infikovaná samička komára Anopheles prenáša pohyblivé infekčné štádium výtrusovca Plasmodium vo svojich slinných žľazách.
K uštipnutiu a infekcii dochádza väčšinou po zotmení, keď sú samičky komárov najaktívnejšie a cicajú krv teplokrvných živočíchov. Zároveň sa slinami pritom prenesú i plazmódiá, ktoré sa potom uchytia v pečeni infikovaného. V pečeňových bunkách následne dochádza k reprodukcii parazitov a k prechodu do ďalšieho štádia – merozoitu. Parazity (merozoity) vstupujú do červených krviniek, kde sa ďalej množia a v periodických intervaloch dochádza k ich masovému uvoľňovaniu do krvného obehu. To spôsobuje typické malarické záchvaty, keď dochádza k zvýšeniu teploty každé 3 alebo 4 dni, čiže v dobe, keď je krv zaplavená čerstvou vlnou merozoitov.
Parazit je relatívne chránený voči obranným aktivitám imunitného systému, pretože zostáva v pečeňových bunkách a červených krvinkách. Cirkulujúce infikované krvné bunky sú síce likvidované v slezine, ale plazmódiá veľmi rýchlo menia svoje povrchové proteíny, takže dokážu imunitnej reakcii účinne unikať. Hneď ako ľudský imunitný systém rozozná povrchový proteín a začne produkovať špecifické protilátky, parazit si vytvorí inú formu proteínu.
Priľnavosť červených krviniek je hlavnou príčinou komplikácií z krvácania, najväčšmi je výrazná u malárie spôsobenej typom Plasmodium falciparum.
Niektoré merozoity sa menia na samičie a samčie gametocyty. Keď komár bodne infikovanú osobu a nasaje gametocyty s krvou, oplodnenie prebehne v čreve komára, vzniknú nové sporozoity a putujú do jeho slinnej žľazy. Tým dôjde k uzavretiu reprodukčného cyklu plazmódia. Tehotné ženy sú pre komáre zvlášť príťažlivé, pretože v oblastiach, kde sa malária vyskytuje, je práve ona významnou príčinou potratov a mortality novorodencov.
Objavenie pôvodcu[upraviť | upraviť zdroj]
Za objav pôvodcu malárie získal francúzsky lekár Charles Louis Alphonse Laveran v roku 1907 Nobelovu cenu.
Rozšírenie[upraviť | upraviť zdroj]
Malária spôsobí ročne 500 až 900 miliónov ochorení a 1 až 3 milióny úmrtí. To predstavuje dve úmrtia každú minútu. Prevažná väčšina ochorení je u detí do 5 rokov. Veľmi ohrozené sú aj tehotné ženy. Ak bude rozširovanie malárie pokračovať súčasným tempom, počet úmrtí sa v nasledujúcich 20-tich rokoch zdvojnásobí. Štatistiky sú nepresné, pretože mnoho prípadov sa vyskytuje vo vidieckych oblastiach, kde ľudia nemajú prístup k zdravotnej starostlivosti alebo si ju nemôžu dovoliť.
Spoločná nákaza HIV a maláriou zapríčiňuje vyššiu mortalitu, je to však menší problém ako pri koinfekcii HIV a tuberkulózy, pretože obe infikujú rôzne vekové skupiny. Hoci HIV a malária spoluprodukujú menej závažné symptómy ako interakcia HIV a TBC, HIV a malária dokopy prispievajú k rýchlejšiemu šíreniu každej z chorôb. Tento efekt spôsobuje to, že malária zväčšuje mieru infekcie a HIV zvyšuje vnímavosť na maláriu.
Endemickými oblasťami malárie sú krajiny v páse okolo rovníka v Amerike, Ázii a Afrike. Je to však hlavne subsaharská Afrika, kde sa grupuje 90 % všetkých prípadov. Distribúcia malárie vo veľkom meradle je veľmi komplexný problém, pretože oblasti bez nej resp. s ňou sú často blízko vedľa seba. V suchších oblastiach je možné predpovedať vypuknutie malárie na základe mapovania zrážok. Malária je bežnejšia vo vidieckych oblastiach. Horúčka Dengue zas v mestách. Napr. mestá v Laose, Vietname či Kambodži sú v podstate bez malárie, ale v okolitých regiónoch sa vyskytuje. Zasa v Afrike je malária prítomná tak v rurálnych ako aj urbanizovaných aglomeráciách, hoci vo veľkých mestách je riziko nižšie. Endemické oblasti neboli do roku 1960 vôbec mapované. Neskôr Wellcome Trust, UK, financoval Malaria Atlas Project, aby zistil súčasný a budúci dopad malárie na región.
Sociálno-ekonomické dôsledky[upraviť | upraviť zdroj]
Malária nie je len chorobou spojenou s chudobou, ale je často príčinou chudoby a hlavnou prekážkou ekonomického rozvoja. Má spojitosť s negatívnymi ekonomickými javmi v regiónoch jej výskytu. Ak porovnáme priemerný HDP na obyvateľa v krajinách s maláriou a bez nej, tak je to 1526 k 8268 USD, čo je asi 1 : 5,42 (rok 1995). Navyše v krajinách kde je malária bežná, vzrástol priemerný HDP na obyvateľa od r. 1965 do r. 1990 iba o 0,4 % za rok, oproti 2,4 % za rok v ostatných krajinách. Ale rozsah nekoreluje úplne s týmito dátami a prevalencia je rôzna, pretože mnoho regiónov nemá financie na prevenciu malárie. V konečnom dôsledku, ekonomický dopad malárie v Afrike bol odhadnutý na 12 miliárd USD ročne. Zahŕňa náklady na zdravotnícku starostlivosť, pracovnú neschopnosť, absencie v dochádzke do školy, zníženú produktivitu v dôsledku poškodenia mozgu z cerebrálnej malárie a straty investícií resp. straty v turizme. V krajinách s veľkou intenzitou a rozsahom ochorenia, tvoria náklady na elimináciu dôsledkov až 40 % režijných nákladov na zdravotníctvo, malária predstavuje 30 až 50 % hospitalizácií a až 50 % z ambulantných ošetrení.
Symptómy[upraviť | upraviť zdroj]
Symptómy malárie sú: horúčka, triaška, bolesti kĺbov, zvracanie, anémia (spôsobená hemolýzou), hemoglobinúria a kŕče. Tiež sa objavuje pocit pálenia pod kožou. Medzi klasické príznaky patrí zimnica, horúčka a následné potenie trvajúce 4 až 6 hodín. Tento cyklus sa opakuje každých 48 hodín, Plasmodium vivax a Plasmodium ovale (malaria tertiana), resp. 72 hodín, Plasmodium malariae (malaria quartana). Plasmodium falciparum spôsobuje cykly s periódou 36 až 48 hodín alebo s malou prevalenciou aj kontinuálnu horúčku. Zatiaľ z neznámych príčin, pravdepodobne možno kvôli vysokému intrakraniálnemu tlaku, sa u detí objavujú abnormálne flexie svalov, ktoré indikujú ťažké poškodenie mozgu. Malária tiež spôsobuje zhoršenie kognitívnych funkcií, najmä u detí. Zapríčiňuje tiež anémiu počas etapy rýchleho vývoja mozgu a tiež priame poškodenie mozgu. Tieto neurologické poškodenia má na svedomí cerebrálna malária, na ktorú sú deti zvlášť exponované.
Tažké prípady malárie sú vyvolané predovšetkým Plasmodium falciparum a prepuknú asi 6 až 14 dní po infekcii. Najťažšie prípady končia kómou alebo smrťou, predovšetkým u neliečených detí alebo tehotných žien, ktoré sú najzraniteľnejšie. Tiež sa objavuje zväčšená slezina, silné bolesti hlavy, cerebrálna ischémia, zväčšenie pečene, hypoglykémia a hemoglobinúria s renálnou insuficienciou. Môže sa objaviť aj čierna horúčka, keď sa hemoglobín z rozložených červených krviniek dostáva do moču. Ťažká malária môže progredovať veľmi rýchlo a spôsobiť smrť v intervale niekoľkých hodín či dní. V najťažších prípadoch je prevalencia mortality až 20 %, aj pri intezívnej lekárskej opatere. V endemických oblastiach je liečba menej uspokojivá a celková mortalita je 10 %. Z dlhodobého hľadiska je možné pozorovať vývojovú zaostalosť u detí, ktoré trpeli na ťažkú formu malárie.
Chronickú maláriu spôsobujú Plasmodium vivax a Plasmodium ovale, nie však P. falciparum. V tejto forme môže nastať relaps až po niekoľkých mesiacoch či rokoch od expozície parazitmi, pretože zotrvávajú v latentnej forme v pečeni. Preto nie je možné považovať neprítomnosť parazitov v krvi za znak vyliečenia. Bol zaznamenaný prípad s inkubačnou dobou 30 rokov. V jednom z piatich prípadov infekcie P. vivax v miernom pásme "prezimujú" parazity vo forme hypnozoitov a relaps nastane asi rok po pichnutí komárom.
Príčiny[upraviť | upraviť zdroj]
Malária je vyvolaná prvokom z rodu Plasmodium kmeňa Apicomplexa. U človeka ju zapríčiňujú Plasmodium falciparum, Plasmodium malariae, Plasmodium ovale, Plasmodium vivax a Plasmodium knowlesi. Až 80%-nú morbiditu a 90%-nú mortalitu spôsobuje Plasmodium falciparum. Parazitické plazmódiá tiež infikujú plazy, vtáky, hlodavce, opice a šimpanzy. Boli zaznamenané prípady infekcie človeka druhmi malárie, ktoré infikujú iné vyššie primáty, napr. Plasmodium knowlesi, Plasmodium inui, Plasmodium cynomolgi, Plasmodium simiovale, Plasmodium braziliarum, Plasmodium schwetzi a Plasmodium simium, ale s výnimkou P. knowlesi sa im nevenuje zvýšená pozornosť. Vtáčia malária zabíja hydinu, nespôsobuje však vážne ekonomické straty. Vyhubila však mnohé z endemických vtákov na Havaji, pretože nemali žiadnu prirodzenú imunitu.
Prenášače[upraviť | upraviť zdroj]
Primárnym hostiteľom a prenášačom malárie sú samičky moskytov z rodu Anopheles. Mladé samičky prijmú parazita z infikovaného človeka a ďalej prenášajú sporozoity, ktoré sú v ich slinných žľazách. Komár z krvi človeka získa gamétocyty, ktoré sa v jeho tráviacom trakte transformujú na samčie a samičie gaméty. Cez štádium zygoty sa transformujú na ookinéty. Tie perforujú obal čreva a v jeho stene sa menia na oocysty. Keď oocysta praskne, uvoľnia sa sporozoity, ktoré migrujú do slinných žliaz, keď sú pripravené na infikovanie nového ľudského hostiteľa. Pri pichnutí komára sa sporozoity dostanú do krvi človeka. Na tomto prenose sa zúčastňujú iba samičky komárov. Keďže sa kŕmia najmä v noci, začínajú vyhľadávať potravu za šera. Veľmi zriedkavo sa môže malária preniesť transfúziou.
Patogenéza[upraviť | upraviť zdroj]

Parazity sa v človeku vyvíjajú exoerytrocytným a erytrocytným cyklom. Keď infikovaný komár prepichne kožu, sporozoity v jeho slinných žľazách putujú do krvi človeka a postupujú až do pečene. V priebehu pol hodiny infikujú hepatocyty, kde sa nepohlavne množia v 6 až 15-denných intervaloch. V pečeni vznikajú tisíce merozoitov, ktoré po prasknutí hostiteľskej bunky putujú do krvi, kde infikujú červené krvinky. Tam sa začína erytrocytný cyklus. Parazit je pri opustení pečeňovej bunky obalený jej membránou a tak je pre imunitný systém nespozorovateľný.
V erytrocytoch sa parazity delia nepohlavne ďalej. Periodicky sa uvoľňuje veľké množstvo merozoitov, ktoré infikujú nové a nové erytrocyty. To koreluje s klasickými vlnami horúčky.
Sporozoity Plasmodium vivax a P. ovale produkujú hypnozoity, ktoré zostávajú "spiace" niekoľko mesiacov, niekedy aj 3 roky, zvyčajne však 6 až 12 mesiacov. Po tejto latentnej forme, vznikajú merozoity a pokračuje erytrocytný cyklus. Hypnozoity sú zodpovedné za relapsy ochorenia pri malárii spôsobenej P. vivax a P. ovale.
Parazit je dobre chránený pred imunitným systémom hostiteľa, pretože väčšinu času zotrváva v pečeňových bunkách a v erytrocytoch. Erytrocyty sú však ničené v slezine. Plasmodium falciparum preto produkuje na povrchu infikovaných erytrocytov proteíny, ktoré spôsobujú adhéziu krviniek na steny kapilár, aby zamedzili prechodu cez slezinu. Toto "nalepovanie" je hlavným faktorom indukujúcim hemoragické komplikácie malárie. Najdrobnejšie postkapiláry môžu byť zablokované nalepením infikovaných erytrocytov. Ich blokovanie spôsobí symptómy placentárnej a cerebrálnej malárie. Pri cerebrálnej malárii môžu nahromadené infikované erytrocyty porušiť krvno-mozgovú bariéru, čo môže viesť ku kóme.
Hoci sú adhezívne proteíny na povrchu erytrocytov (nazývané tiež PfEMP1, P. f. erythrocyte membrane protein 1) vystavené pôsobeniu imunitného systému, nie sú jeho vhodným cieľom, kvôli ich veľkej diverzite. Existuje asi 60 variantov proteínu u jedného z parazitov a pravdepodobne neohraničené množstvo variácií v populáciách parazita. Ako zlodej meniaci oblečenie, či zved s niekoľkými pasmi, si parazit vyberá z bohatého repertoára povrchových proteínov, preto je vždy o krok pred imunitným systémom.
Niektoré merozoity sa transformujú na samičie a samčie gamétocyty. Ak komár penetruje kožu infikovaného hostiteľa, potenciálne nasaje gamétocyty. V tráviacom trakte komára nastáva sexuálne rozmnožovanie, čo determinuje moskyta ako primárneho hostiteľa malárie. Novovzniknuvšie sporozoity sa ďalej vyvíjajú a putujú do slinných žliaz komára, kde ukončujú cyklus. Tehotné ženy sú "pochúťkou" komárov, preto je u nich malária častou príčinou narodenia mŕtveho plodu, vysokej detskej mortality a nízkej pôrodnej hmotnosti, zvlášť u infekcie P. falciparum, ale nie je to vylúčené ani u P. vivax.
Liečba[upraviť | upraviť zdroj]
Aktívna malária (najmä typu Falciparum) si okamžite žiada hospitalizáciu pacienta. Pri včasnom a vhodnom dávkovaní liekov je možné pacienta celkom uzdraviť. Kedysi veľmi účinný liek Chloroquine, používaný v rámci prevencie i liečby už v súčasnosti v mnohých oblastiach nezaberá, kvôli získanej rezistencii plazmódií. V týchto lokalitách sa aplikuje Mefloquine (Lariam).
Prevencia[upraviť | upraviť zdroj]
Pri pobyte v oblastiach s výskytom malárie je potrebné užívať účinné profylaktiká, nosiť dlhé rukávy a nohavice, používať sieťku proti komárom. Účinná očkovacia látka v súčasnosti (2008) neexistuje, istá nádej existuje v rozšírených možnostiach skúmania genómu plazmódií. V roku 2022 boli vyvinuté dve experimentálne vakcíny založené na mRNA.[2]
Typy[upraviť | upraviť zdroj]
- Plasmodium falciparum, najnebezpečnejší typ, ktorý je zodpovedný za 80 % známych prípadov a asi 90 % úmrtí. Jeho inkubačná doba je 7 až 12 dní.
- Plasmodium vivax
- Plasmodium ovale
- Plasmodium malaria
- Plasmodium knowlesi
- Plasmodium semiovale
Referencie[upraviť | upraviť zdroj]
- ↑ World malaria report 2021 [online]. who.int, [cit. 2023-01-13]. Dostupné online.
- ↑ Kumar, N., et al. (2022) mRNA-LNP expressing PfCSP and Pfs25, two leading vaccine candidates targeting infection and transmission of Plasmodium falciparum. npj Vaccines. doi.org/10.21203/rs.3.rs-1895368/v1. (preprint)
Iné projekty[upraviť | upraviť zdroj]
Externé odkazy[upraviť | upraviť zdroj]
- malariacontrol.net – projekt modelu zastavenia šírenia malárie a jej liečenia (angl.)
- Počítače bojujú s maláriou Archivované 2007-05-02 na Wayback Machine
- Ako fungujú počítačové modely simulujúce šírenie malárie
