Hlboká žilová trombóza
Žilová trombóza (tiež flebotrombóza) je vytvorenie krvnej zrazeniny (trombus) vnútri žily. Táto v nej obmedzuje prietok krvi, prípadne ju úplne uzatvára. Vo veľkej väčšine postihuje hlboké žily (ako "žilová trombóza" sa často myslí postihnutie hlbokých žíl). Uvoľnením a odplavením časti trombu cez pravú komoru srdca do pľúcnej tepny často dochádza k pľúcnej embólii – upchatiu časti pľúcneho obehu, čo môže zapríčiniť aj smrť. Tieto súvisiace ochorenia sa označujú aj ako tromboembolizmus, alebo, ak sa u rizikového pacienta opakujú, tromboembolická choroba. Postihuje najčastejšie žily dolných končatín a panvové žily. Trombóza povrchových žíl vzniká najčastejšie na podklade ich zápalu (tromboflebitídy). Samotná k embolizácii nevedie, ale môže sa rozšíriť do hlbokého žilového systému, najmä z veľkej skrytej žily (vena saphena magna) na dolnej končatine.
Príčiny[upraviť | upraviť zdroj]
Za normálnych okolnosti je krv vnútri ciev nezrážanlivá. K trombóze dochádza aktiváciou procesu zrážania krvi za podmienok, ktoré sa označujú ako Virchowova trias: spomalený prietok krvi, poškodenie cievnej steny a zvýšená zrážanlivosť krvi.
Spomalený prietok krvi môže byť dôsledkom stlačenia nejakého úseku žily, napríklad opuchom, následkom obezity alebo tlaku na panvové žily počas tehotenstva. Prietok krvi býva spomalený aj následkom srdcového zlyhania. Krv žilami preteká pomalšie aj pri dlhom sedení alebo ležaní, pretože sa neuplatňuje tzv. svalová pumpa – stláčanie žíl okolitými svalmi pri chôdzi, čím je krv čerpaná do dolnej dutej žily a ďalej do pravej srdcovej predsiene. K spomaleniu toku krvi dochádza aj v rozšírených častiach žíl – venózne sínusy, varikozity, aneuryzmy.
K poškodeniu cievnej steny dochádza následkom jej poranenia, zápalu alebo aterosklerózy.
Zvýšená zrážanlivosť krvi krvi môže byť vrodená, alebo získaná ako následok chorobného stavu. Vrodenými príčinami môžu byť zvýšené hladiny koagulačných faktorov (napr. protrombínu alebo antihemofilického faktora) alebo znížené hladiny alebo defekty inhibítorov koagulácie (deficit proteínu C, S alebo antitrombínu III; pomerne častá je Leidenská mutácia – necitlivosť k aktivovanému proteínu C). Zvýšená zrážanlivosť krvi môže byť následkom dehydratácie, infekcie či iného zápalového ochorenia, fajčenia, nádoru, zvýšenej hladiny progesterónu v tehotenstve, nežiaducim účinkom lieku (hormonálna antikoncepcia, kortikosteroidy). Choroby, pri ktorých býva zvýšené riziko trombózy sú polycytémia, trombocytóza, Behcetov syndróm, systémový lupus erythematosus, ulcerózna kolitída a iné zápalové ochorenia čreva, nefrotický syndróm, homocystinémia, antifosfolipidový syndróm.
Z uvedeného je zrejmé, že ohrození sú nepohybliví, hlavne dlhodobo ležiaci pacienti po operáciach, v dôsledku ťažkých úrazov a ochorení a tiež starí, imobilní ľudia. Riziko zvyšuje aj sedenie pri cestovaní dlhšie, ako 4 hodiny.
Príznaky a diagnostika[upraviť | upraviť zdroj]
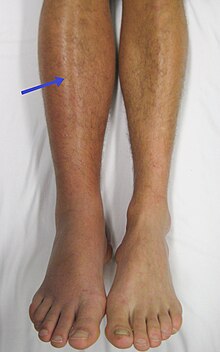
Veľká časť prípadov hlbokej žilovej trombózy prebieha nenápadne, bez akýchkoľvek príznakov a zistí sa napríklad dodatočne po pľúcnej embólii. Klasickými príznakmi je opuch postihnutej končatiny, jej bolesť a prípadne modravé až fialové sfarbenie (cyanóza). Na rozdiel od nedokrvenia pri uzávere tepny je končatina teplá. Opuch sa často dá zistiť len odmeraním obvodu postihnutej končatiny a porovnaním s druhou. Predtým popisované príznaky (Homansov, plantárne znamienko atď.) sú v skutočnosti minimálne prínosné pre stanovenie diagnózy. Je to všetko preto, lebo podobné príznaky môžu byť aj následkom preťaženia alebo poranenia svalov alebo kĺbov, prípadne zakrvácania do tkanív. Preplnenie žíl pred trombotickým uzáverom býva viditeľné skôr na horných končatinách. Príznaky trombózy panvových žíl, dolnej a hornej dutej žily a ich hlavných prítokov sú ešte menej špecifické, prípadne nijaké; takáto trombóza však často vzniká šírením trombu z končatinových žíl.
Pre vyslovenie podozrenia na hlbokú žilovú trombózu je veľmi podstatné zhodnotenie rizikových faktorov. Zvlášť starostlivo treba vyšetrovať rizikových pacientov – ležiacich po operáciach a vôbec imobilných, starších a takých, ktorí už trombózu prekonali (pozri vyššie), a to aj v prípade, ak sú klinické príznaky minimálne. Zvýšenú pozornosť treba venovať tehotným ženám a šestonedieľkam, podozrivé sú aj opakované potraty v minulosti, ktoré môžu súvisieť s vrodenou poruchou zrážanlivosti krvi alebo s antifosfolipidovým syndrómom (autoimúnne ochorenie so sklonom k trombóze).
Podozrenie zvyšuje pozitívny výsledok vyšetrenia hladiny D-dimérov v krvi (to sú produkty štiepenia fibrínu z trombu, indikujúce prítomnosť trombózy v krvnom obehu). Toto vyšetrenie však nie je špecifické a je pozitívne aj pri zápale alebo zakrvácaní do tkanív. K stanoveniu diagnózy sa teraz najčastejšie používa ultrasonografia (ultrazvukové vyšetrenie); jej základom je kompresívna metóda, založená na poznatku, že žila, vyplnená trombom sa nedá stlačiť miernym tlakom sondy; takto sa postupne vyšetrujú jednotlivé úseky veľkých ciev dolných končatín. Najužitočnejšie je duplexné sonografické vyšetrenie, ktorého súčasťou je aj zobrazenie prietoku krvi v žilách – tým umožňuje usudzovať aj na uzávery tých žíl, ktoré nie sú pri kompresnej sonografii dobre zobraziteľné.
Flebografia – zobrazenie žíl, naplnených kontrastnou látkou rentgenom sa už nepoužíva. Vyšetrenie žíl pomocou CT (počítačovej tomografie) alebo MRI (zobrazovanie magnetickou rezonanciou) sa používa na zobrazenie sonograficky zle prístupných žíl, najmä panvových.
Komplikácie[upraviť | upraviť zdroj]
Častou a obávanou komplikáciou hlbokej žilovej je pľúcna embólia. Trombus alebo jeho časť sa môže uvoľniť ako tzv. embolus a prúd krvi ho potom odplaví cez pravú srdcovú predsieň a komoru do pľúcnych tepien, ktoré viac alebo menej upchá. U pacientov s pomerne zriedkavou otvorenou komunikáciou medzi srdcovými predsieňami (foramen ovale) sa môže embolus dostať aj do ľavej predsiene a tým do telového obehu (tzv. paradoxná embolizácia). Ak embolus upchá mozgovú tepnu, spôsobí nečakanú akútnu cievnu mozgovú príhodu.

Extrémne ťažká trombóza končatiny v nej môže prakticky prerušiť krvný obeh. Následkom je výrazný, veľmi bolestivý opuch a ťažké nedokrvenie (ischémia). Takýto stav sa nazýva phlegmasia coerulea dolens a neliečená môže viesť až k strate končatiny, preto je nevyhnutná intenzívna liečba s využitím všetkých dostupných možností.
Najzávažnejšou chronickou komplikáciou je postrombotický syndróm. Je následkom pretrvávajúceho zúženia žily v mieste trombózy, s poškodením chlopní a stagnáciou krvi. Na postihnutej končatine sa prejavuje opuchom, bolesťami, kožnými zmenami až vznikom vredov. Jeho liečba je problematická.
Prevencia[upraviť | upraviť zdroj]
V súčasnosti sú už vypracované rozsiahle smernice pre prevenciu hlbokej žilovej trombózy u rizikových pacientov, či už ide o vrodené trombofilné stavy alebo ľudí s prítomnými rizikovými faktormi. Výber, trvanie a intenzita preventívnych opatrení sa líši podľa úrovne ohrozenia, prebiehajúceho ochorenia, trvania imobility, prípadne druhu operácie.
Základným opatrením je dostatočný príjem tekutín. Odporúča sa jednoduché preventívne cvičenie dolnými končatinami (aj pri dlhom sedení v dopravnom prostriedku) – niekoľkokrát za hodinu pohýbať chodidlami hore a dole, aby sa ponapínali lýtkové svaly a podporili tak prúdenie krvi v žilách. Dlhodobo ležiacim pacientom pomáha bandáž dolných končatín. Elastické ovínadlo sa však musí správne navinúť – zdola nahor a nesmie končatinu v žiadnom mieste priškrtiť. Používajú sa aj elastické pančuchy. Jestvujú aj pneumatické zariadenia pre ležiacich pacientov, ktoré podporujú prietok krvi v žilách striedavým stláčaním končatín.
Farmakologická prevencia spočíva v podávaní liekov. Pacienti s vrodenou trombofíliou sú v prípade potreby väčšinou liečení warfarinom, za účinné sa považujú aj tzv. nové perorálne antikoagulanciá (NOAC). Vzhľadom na nežiaduce účinky warfarinu a nedostatok informácii o liečbe NOAC počas gravidity, tehotné ženy sú spravidla v prípade potreby liečené nízkomolekulárnym heparínom (LMWH), napr. enoxaparinom.
Pre operovaných pacientov sú zostavené pravidlá prevencie na základe ich rizikovosti, typu a závažnosti operácie. Okrem režimových opatrení a bandáže dolných končatín, ktoré dostačujú pre nízkorizikových pacientov sa spravidla používa nízkomolekulárny heparín v rôznom dávkovaní.
U vysoko rizikových pacientov, u ktorých sa antikoagulačná liečba ukázala ako nedostatočná, prichádza do úvahy zavedenie tzv. kaválneho filtra – drôtenej konštrukcie, zachytávajúcej úlomky trombu. Zavádza sa do dolnej dutej žily pod úroveň vyústenia obličkových žíl. Chirurgické preventívne výkony sa t.č. prakticky nepoužívajú.
Liečba[upraviť | upraviť zdroj]
Základnou liečbou hlbokej žilovej trombózy sú antikoagulancia, lieky, zasahujúce do procesu plazmatickej koagulácie, ktorá má pri vzniku žilovej trombózy hlavnú úlohu. Antiagregačná liečba je nedostatočne účinná a prakticky sa nepoužíva. Podávanie antikoagulancii zabráni narastaniu trombu, ktorý buď postupne rozpustí pôsobením prirodzených antitrombotických a fibrinolytických mechanizmov organizmu, alebo sa tzv. zorganizuje, teda spevní do tej miery, že nehrozí embolizácia. Postihnutá žila sa tým buď zrekanalizuje, alebo si tok krvi nájde a prípadne aj rozšíri inú z okolitých žíl.
Prvým liekom voľby nekomplikovanej žilovej trombózy je nízkomolekulárny heparín (LMWH – low molecular weight heparin), napr. enoxaparin, dalteparin, nadroparin. Podáva sa podkožne, v dvoch denných dávkach. Spravidla nie sú potrebné vyšetrenia na kontrolu jeho účinnosti. V liečbe je možné pokračovať tabletkami warfarinu. Je to liek, ktorý blokuje na vitamíne K závislú syntézu koagulačných faktorov, napr. protrombínu, ale aj inhibítorov koagulácie, proteínu C a proteínu S. Jeho účinok sa rozvinie až za niekoľko dní, počas ktorých môže byť dokonca zrážanlivosť krvi zvýšená vďaka chýbaniu proteínov C a S, preto musia byť pacienti niekoľko prvých dní liečení súčasne aj heparínom. Liečba warfarínom je lacná, ale nespoľahlivá, pretože jeho účinok ovplyvňuje mnoho potravín aj liekov a treba ho kontrolovať vyšetrovaním zrážanlivosti krvi (parameter INR, informujúci o intenzite premeny protrombínu na trombín, požadované hodnoty medzi 2 – 3). Preto sa hľadali a našli alternatívne lieky, nové perorálne antikoagulanciá (NOAC – new oral anticoagulants), medzi ktoré patria priame inhibítory trombínu (dabigatran) a inhibítory faktora Xa (rivaroxaban, apixaban). Ich účinok väčšinou nie je potrebné kontrolovať, na druhej strane sú podstatne drahšie.
Liečbu žilovej trombózy je možné začať aj nefrakcionovaným heparínom, ktorý však treba podávať vnútrožilne a kontrolovať jeho účinnosť (parameter aPTT, požadované hodnoty 60 – 90 sekúnd).
Ťažkú trombózu, ktorá hrozí pľúcnou embóliou (vo veľkých žilách, vlajúci voľný koniec trombu), alebo obmedzuje cirkuláciu krvi v končatine, je možné liečiť fibrinolytikami (trombolýzou), teda liekmi, ktoré rozpúšťajú čerstvý trombus (napr. altepláza). Táto liečba znamená vyššie riziko krvácania, preto sa používa len v odôvodnených prípadoch. Vyššia úspešnosť pri nižšom riziku krvácania sa dosahuje pri lokálnej trombolýze. Pri tejto metóde sa fibrinolytikum podáva katétrom, zavedeným do žily buď pod trombus alebo priamo do jeho oblasti.
Poslednou možnosťou je mechanické odstránenie trombu miniinvazívnou technikou pomocou katétra, zavedeného do žily. Trombus je možné odstrániť odsatím, alebo sú k dispozícii zariadenia, pracujúce na princípe mikrofragmentácie trombu alebo reolytické. Podmienkou je potrebné technické vybavenie.
Ak už došlo k pľúcnej embólii, pri výbere liečby sa zohľadňuje jej závažnosť. Liečebné postupy sú podobné, často totožné.
Pozri aj[upraviť | upraviť zdroj]
Zdroje[upraviť | upraviť zdroj]
- Klener, Pavel et al.: Vnitřní lékařství. Třetí, přepracované a doplněné vydání. Praha, Galén, 2006. str. 347 – 354
- Patel, Kaushal (Kevin): Deep Venous Thrombosis (DVT). https://emedicine.medscape.com/article/1911303-overview#showall Medscape, New York. Aktualizované 6. 7. 2017, citované 06.12.2017 (po anglicky).
- Ouellette, Daniel R.: Pulmonary Embolism. https://emedicine.medscape.com/article/300901-overview#showall Medscape, New York. Aktualizované 27. 6. 2017, citované 18.12.2017 (po anglicky)
- Esmon CT, Vigano-D'Angelo S, D'Angelo A,: Anticoagulation proteins C and S. Adv. Exp. Med. Biol. 1987;214, str. 47 – 54. Čiastočne dostupné online: https://www.ncbi.nlm.nih.gov/pubmed/2959034
- Klepanec, A. et al.: Pokroky v endovaskulárnej liečbe žilovej trombózy. Vaskulárna medicína, 2010; 2 (1), str. 33 – 36. Solen, Bratislava. Dostupné online: http://www.vaskularnamedicina.sk/index.php?page=pdf_view&pdf_id=4231&magazine_id=16
- Kalnášová, B., Firment, J.: „Nové“ orálne antikoagulanciá (NOAC) – stručný perioperačný manažment. Anestéziológia a intenzívna medicína, 2015; 4(1), str. 6 – 7. Solen, Bratislava. Dostupné online: http://www.aimcasopis.sk/index.php?page=pdf_view&pdf_id=7517&magazine_id=18
- Musil, Dalibor: Potrombotický syndrom - rizika vzniku, prevence a léčba. Via pract., 2015, 12(6), str. 239 – 241, Solen, Bratislava. Dostupné online: http://www.solen.sk/pdf/7c83697bcdfed05e831574d5061d1bb9.pdf Archivované 2017-12-11 na Wayback Machine
