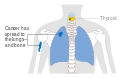
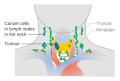
Rakovina štítnej žľazy
| Niektorý z redaktorov požiadal o revíziu tohto článku. Redaktor si napríklad nie je istý, či neobsahuje obsahové chyby alebo je dostatočne zrozumiteľný. Prosím, opravte a zlepšite tento článok. Po úprave článku môžete túto poznámku odstrániť. |
| Tento článok alebo jeho časť si vyžaduje úpravu, aby zodpovedal vyššiemu štandardu kvality. Prosím, pozrite si stránky pomocníka, odporúčanie pre encyklopedický štýl a článok vhodne upravte. nedokončený preklad z angličtiny |
| Rakovina štítnej žľazy | |
 | |
|
|
Rakovina štítnej žľazy je rakovina vznikajúca z folikulárnych alebo parafolikulárnych buniek štítnej žľazy. Tieto bunky vedú k obom dobre diferencovaným nádorom – papilárnej rakovine štítnej žľazy (PTC) a folikulárnej rakovine štítnej žľazy (FTC) – a anaplastickej rakovine štítnej žľazy (ATC), ktorej anaplastické bunky sú slabo diferencované. Druhý typ buniek, C, alebo parafolikulárna bunka, produkuje hormón kalcitonín a je to bunka pôvodu pre medulárnu rakovinu štítnej žľazy (MTC).[1]
Najviac efektívny postup pri agresívnej rakovine štítnej žľazy je chirurgické odstránenie štítnej žľazy (thyroidektómia), po ktorej nasleduje odstránenie zvyškov pomocou rádioaktívneho jódu, a TSH-supresná terapia. Chemoterapia alebo rádioterapia môže byť tiež použitá v prípadoch vzdialených metastáz alebo pokročilom štádiu rakoviny.[2] Miera prežitia v Spojených štátoch je päť rokov u 98,1 % pacientov.[3]
Príznaky a symptómy[upraviť | upraviť zdroj]
Prvým príznakom rakoviny štítnej žľazy je najčastejšie uzol na krku v oblasti štítnej žľazy.[4] Avšak mnohí dospelí majú malé uzlíky vo svojich štítnych žľazách, ale iba v menej ako 5 % prípadov sa zistí, že ide o rakovinové uzlíky.[chýba zdroj] Niekedy je prvým príznakom zväčšená lymfatická uzlina. Neskoršie príznaky, ktoré môžu byť prítomné, sú bolesti v prednej oblasti krku a zmeny hlasu, čo je spôsobené zapojením rekurentného laryngeálneho nervu.
Rakovina štítnej žľazy je zvyčajne nájdená u euthyroidného pacienta, ale príznaky hypertyreózy alebo hypotyreózy môžu súvisieť s veľkým alebo metastatickým dobre diferencovaným nádorom.
Uzliny štítnej žľazy sú podozrivé najmä vtedy, ak sú nájdené u osôb vo veku do 20 rokov. Prítomnosť benígnych uzlín v tomto veku je menej pravdepodobná, a teda potenciál pre malignitu je omnoho väčší.
Príčiny[upraviť | upraviť zdroj]
Zhubné nádory štítnej žľazy sa pravdepodobne vzťahujú na rad environmentálnych a genetických predispozičných faktorov, ale pri určení ich príčiny prevláda neistota.
Predpokladá sa, že hrá významnú úlohu environmentálna expozícia ionizujúcemu žiareniu tak z prírodných, ako aj umelých zdrojov a výrazne zvýšená miera rakoviny štítnej žľazy je u ľudí, vystavených mantlefield žiareniu pre lymfóm a u ľudí vystavených jódu-131 po jadrových katastrofách v Černobyle,[5] Fukushime, Kyshtyme a Windscale[6].[7] Tyreoiditída a iné ochorenia štítnej žľazy tiež predurčujú rakovinu štítnej žľazy.[8]
Ku genetickým príčinám patrí mnohopočetná endokrinná neoplázia typu 2 , ktorá výrazne zvyšuje počet prípadov, najmä u zriedkavejšej medulárnej formy ochorenia.[9]
Diagnóza[upraviť | upraviť zdroj]
Po zistení thyroidného uzla počas fyzikálneho vyšetrenia môže nastať odporúčanie k endokrinológovi alebo thyroidológovi. Najčastejšie sa vykonáva ultrazvuk na potvrdenie prítomnosti uzla a posúdenia stavu celej žľazy. Meranie hormónu stimulujúceho štítnu žľazy a anti-thyroidných protilátok pomôže rozhodnúť, či ide o funkčné ochorenie štítnej žľazy ako Hashimotova tyreoiditída, známa príčina benígnej nodulárnej strumy. Je potrebné meranie calcitonínom, aby sa vylúčila prítomnosť medulárnej rakoviny štítnej žľazy. Nakoniec, na dosiahnutie definitívnej diagnózy pred rozhodnutím o liečbe sa obyčajne vykonáva test aspiračnej cytológie s jemnými ihlami podľa Bethesda systému.
U dospelých bez príznakov vyšetrenie na rakovinu štítnej žľazy nie je odporúčané.[10]
Klasifikácia[upraviť | upraviť zdroj]
Nádory štítnej žľazy môžu byť klasifikované podľa ich histopatologických vlastností.[11][12] Možno rozlíšiť tieto varianty (rozdelenie na rôzne podtypy môže ukázať regionálne rozdiely):
- Papilárna rakovina štítnej žľazy (75% až 85% prípadov[13]) – často v mladých žien – výborná prognóza. Môžu sa vyskytnúť aj u žien s rodinnou adenomatóznou polypózou a u pacientov s Cowdenovým syndrómom.
- Novo preklasifikovaný variant: neinvazívna folikulárna neoplazma štítnej žľazy s papiláram podobnými funkciami jadra je považovaná za indolentný nádor s obmedzeným biologickým potenciálom.
- Folikulárnu rakovinu štítnej žľazy (10 % až 20 % prípadov) – občas vidieť u pacientov s Cowdenovým syndrómom
- Medulárna rakovina štítnej žľazy (5 % až 8 % prípadov) – rakovina parafolikulárnych, je často súčasťou mnohopočetnej endokrinnej neoplázie typu 2.[14]
- Slabo rozlíšená rakovina štítnej žľazy
- Anaplastická rakovina štítnej žľazy (menej ako 5% prípadov), nie je citlivá na liečbu a môže spôsobiť symptómy tlaku.
- Ostatné
- Lymfóm štítnej žľazy
- Karcinóm dlaždicových buniek štítnej žľazy
- Sarkóm štítnej žľazy
Folikulárne a papilárne typy môžu byť spoločne klasifikované ako „rozlíšená rakovina štítnej žľazy“. Tieto typy majú priaznivejšiu prognózu ako medulárne a nerozlíšené typy. [15]
- Papilárny mikrokarcinóm je podtypom papilárnej rakoviny štítnej žľazy a je definovaný ako merajúci menej alebo rovnajúci sa 1 cm.[16] Najvyšší výskyt papilárneho mikrokarcinómu štítnej žľazy v pitevných vzorkách uviedol Harach et al. v roku 1985, ktorý zistil, že 36 zo 101 po sebe idúcich autopsií majú náhodný mikrokarcinóm.[17] Michael Pakdaman et al. zaznamenáva najvyšší výskyt v retrospektívnom chirurgicom rade na 49.9% z 860 prípadov.[18] Stratégie riadenia pre náhodné papilárne mikrokarcinómy na ultrazvukovom rozpätí (a potvrdené na FNAB) kolíšu od totálnej thyroidektómie s abláciou rádioaktívneho jódu až po samotné pozorovanie Harach et al. navrhuje používať termín "okultný papilárny nádor", aby pacienti netrpeli pri pomyslení, že majú rakovinu. Termín "okultný papilárny karcinóm" zaviedol ako prvý Woolner et al. r. 1960 pre opis papilárnych karcinómov ≤ 1.5 cm v priemere.[19]
Štádiá[upraviť | upraviť zdroj]
Určenie štádií rakoviny je proces stanovenia rozsahu vývoja rakoviny. TNM systém štádií sa zvyčajne používa na klasifikáciu štádií rakoviny, okrem rakoviny mozgu.
-
Štádium M1
-
Štádium N1a
-
Štádium N1b
-
Štádium T1a
-
Štádium T1b
-
Štádium T2
-
Štádium T3
-
Štádium T4a
-
Štádium T4b
Metastázy[upraviť | upraviť zdroj]
Zistenie prípadných metastáz rakoviny štítnej žľazy možno robiť pomocou scintigrafie celého tela pomocou jódu-131.[20][21]
Liečba[upraviť | upraviť zdroj]
Thyroidectómia a dissekcia centrálnej krčnej priehradky sú počiatočným krokom pri liečbe rakoviny štítnej žľazy vo väčšine prípadov. Operáciu so zachovaním štítnej žľazy možno aplikovať v prípadoch, keď rakovina štítnej žľazy vykazuje nízku biologickú agresivitu (napr. dobre diferencovaná rakovina, žiadny dôkaz o metastázach v lymfatických uzlinách, nízky index MIB-1, žiadne veľké genetické zmeny, ako BRAF mutácie, RET/PTC preskupenia, p53 mutácie atď.) u pacientov mladších ako 45 rokov.[22], zatiaľčo sa neodporúča opatrná vyčkávacia stratégia pri žiadnych príznakoch založených na dôkazoch.[23] Opatrné vyčkávanie znižuje prehnanú diagnózu a predávkovanie liekmi pri rakovine štítnej žľazy u starých pacientov.
Rádioaktívny Jód-131 sa používa u pacientov s papilárnou alebo folikulárnou rakovinou štítnej žľazy pre abláciu zvyškového tkaniva štítnej žľazy po operácii a liečbe rakoviny štítnej žľazy.[24] U pacientov s medulárnou, anaplastickou rakovinou, a u väčšiny rakovín Hurthleho buniek nemožno túto terapiu použiť.
Externé ožiarenie môže byť použité pri neresektovateľnej rakovine, keď sa rakovina po resekcii vráti, alebo na uľavenie bolesti pri metastáze v kostiach.[4]
Sorafenib a sunitinib, schválené pre iné indikácie, sú sľubné pre rakovinu štítnej žľazy a sú používané pre niektorých pacientov, ktorí nespĺňajú požiadavky na klinické skúšanie.[25] Početné agenti sú vo fáze II klinických skúšok a XL184 začala fázu III skúšania.
Prognóza[upraviť | upraviť zdroj]
Prognóza rakoviny štítnej žľazy súvisí s typom rakoviny a štádiom v čase diagnózy. Pre najčastejšiu formu rakoviny štítnej žľazy, papilárnu, je celková prognóza vynikajúca. V skutočnosti zvýšený výskyt papilárneho karcinómu štítnej žľazy v posledných rokoch je pravdepodobne spojený so zvýšenou a skoršou diagnózou. Na trend skoršej diagnózy možno pozerať dvoma spôsobmi. Prvý spôsob je ten, že mnoho z týchto druhov rakoviny je malých a nie je pravdepodobné, že sa vyvinú do agresívnych malígnych ochorení. Druhý pohľad je taký, že skoršia diagnóza odstráni tieto rakoviny v čase, keď nie je pravdepodobné, že sa rozšíria mimo štítnej žľazy, čím sa zlepšia dlhodobé vyhliadky pre pacienta. Nie je zhoda v súčasnosti na tom, či tento smerom k skoršej diagnóze je prospešný, alebo nepotrebný.
Argument proti včasnej diagnóze a liečbe je založený na logike, že mnoho mnohých malých rakovín štítnej žľazy (väčšinou papilárna) nebude rásť alebo metastazovať. Toto hľadisko predpokladá, že prevažná väčšina rakovín štítnej žľazy je naddiagnostikovaná, (to jest, že nikdy nebude spôsobovať žiadne príznaky, choroby alebo smrť pacienta, aj keď sa s rakovinou nič neurobí). Okrem toho tieto naddiagnostikované prípady skresľujú štatistické údaje tým, že zamotajú klinicky významné prípady medzi zdanlivo neškodné rakoviny.[26][27] Rakovina štítnej žľazy je neuveriteľne bežná, pričom pitevné štúdie ľudií, umierajúcich z iných príčin ukazujú, že viac než jedna tretina starších ľudí má technicky rakovinu štítnej žľazyumierajú z iných príčin, ktoré ukazujú, že viac ako jedna tretina starších dospelých technicky má rakovinou štítnej žľazy, ktorá im vôbec neškodí.[26] Je ľahké zistiť uzlíky, ktoré by mohli byť rakovinové, jednoduchým pocitom, čo môže viesť k prediagnostikovaniu. tým, že pocit. Benígne (nerakovinové) uzlíky často existujú spolu s rakovinou. Niekedy objavíme benígne uzlíky, ale chirurgický zákrok odhalí aj náhodnú mLú RAKOVINU. y často súbežne s rakovinou štítnej žľazy, niekedy, to je benígne uzol, ktorý sa objavil, ale chirurgia odhaľuje náhodný malé rakovinou štítnej žľazy. Čoraz viac malých štítnej žľazy uzlíky sa objavil ako náhodné nálezy na zobrazovacie (CT, MRI, ultrazvuk) vykonáva na iný účel ; len veľmi málo z týchto ľudí s náhodou zistil, príznak-free štítnej žľazy, nádory, nikdy nebudú mať žiadne príznaky a liečba v takýchto pacientov má potenciál spôsobiť škodu na nich, a nie, aby im pomohol.[26]
Rakovina štítnej žľazy je trikrát častejšia u žien ako u mužov, ale podľa Európskej štatistiky,[28] celková relatívna 5-ročná miera prežitia pre rakovinou štítnej žľazy je 85% žien a 74% pre mužov.[29]
Tabuľka upozorňuje na niektoré problémy s rozhodovaním a prognózami pri rakovine štítnej žľazy. Aj keď existuje všeobecná zhoda, že štádium I alebo II papilárnej, folikulárnej alebo medulárnej rakoviny majú dobrú prognózu, nie je možné pri hodnotení malých rakovín štítnej žľazy určiť, ktoré z nich budú rásť a metastazovať, a ktoré nie. V dôsledku toho, ak raz bola stanovená diagnóza rakoviny štítnej žľazy (väčšinou pomocou jemných ihiel), je prirodzené, že sa vykoná celková thyroidektómia.
Táto jednotka už skôr diagnóza má tiež prejavil na Európskom kontinente použitím séra kalcitonín merania u pacientov s struma na identifikáciu pacientov s včasnou abnormality parafollicular alebo kalcitonín-buniek produkujúcich do štítnej žľazy. Ako viaceré štúdie preukázali, zistenie zvýšenej sérum kalcitonín je spojená s zistenie medullary karcinóm štítnej žľazy rovnako vysoká ako 20% prípadov.
V Európe, kde je limit na operácii štítnej žľazy je nižšia ako v Spojených Štátoch, vypracovať stratégiu, ktorá zahŕňa sérum calcitonin merania a stimulačné testy pre calcitonin bol začlenený do rozhodnutia o vykonanie thyroidectomy; štítnej žľazy odborníkov v Spojených Štátoch, pri pohľade na rovnakej množiny údajov mať, pre najviac sa rozdeliť, nie sú calcitonin testovanie ako bežnú súčasť ich vyhodnotenie, čím sa eliminuje veľký počet thyroidectomies a následnú chorobnosť. Európska štítnej žľazy spoločenstva sa zameriava na prevenciu metastáz od malých medullary štítnej žľazy carcinomas; Severnej Ameriky štítnej žľazy spoločenstva sa zameriava viac na prevenciu komplikácií spojených s thyroidectomy (pozri Americký Štítnej žľazy Združenie pokyny nižšie). Nie je jasné, v tomto čase, ktorý je správny.
Referencie[upraviť | upraviť zdroj]
- ↑ Thyroid Cancer. Annual Review of Medicine, 2014, s. 125–37. Dostupné online. DOI: 10.1146/annurev-med-061512-105739.
- ↑ Thyroid cancer [online]. Mayo Clinic, 14 April 2014, [cit. 2016-05-11]. Dostupné online.
- ↑ SEER Stat Fact Sheets: Thyroid Cancer [online]. [Cit. 2016-01-06]. Dostupné online.
- ↑ a b Hu MI, Vassilopoulou-Sellin R, Lustig R, Lamont JP. "Thyroid and Parathyroid Cancers" Archivované 2010-02-28 na Wayback Machine in Pazdur R, Wagman LD, Camphausen KA, Hoskins WJ (Eds) Cancer Management: A Multidisciplinary Approach Archivované 2013-10-05 na Wayback Machine. 11 ed. 2008.
- ↑ Radioactive I-131 from Fallout [online]. National Cancer Institute, [cit. 2014-06-09]. Dostupné online.
- ↑ Thyroid cancer epidemiology in England and Wales: time trends and geographical distribution [online]. . Dostupné online.
- ↑ Experts link higher incidence of children’s cancer to Fukushima radiation [online]. . Dostupné online.
- ↑ Thyroid cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology, 2012, s. 214–19. DOI: 10.1093/annonc/mdq190.
- ↑ Genetics of Endocrine and Neuroendocrine Neoplasias [online]. National Cancer Institute, [cit. 2014-06-09]. Dostupné online.
- ↑ Screening for Thyroid Cancer. JAMA, 9 May 2017, s. 1882. DOI: 10.1001/jama.2017.4011.
- ↑ Thyroid Cancer Treatment [online]. National Cancer Institute, [cit. 2007-12-22]. Dostupné online.
- ↑ Thyroid cancer [online]. National Cancer Institute, [cit. 2007-12-22]. Dostupné online. Archivované 2007-12-20 z originálu.
- ↑ Chapter 20 in: Mitchell, Richard Sheppard; Kumar, Vinay; Abbas, Abul K.. Robbins Basic Pathology. Philadelphia : Saunders. ISBN 1-4160-2973-7.
- ↑ New therapeutic approaches to treat medullary thyroid carcinoma. Nat Clin Pract Endocrinol Metab, 2008, s. 22–32. DOI: 10.1038/ncpendmet0717hj. PMID 18084343.
- ↑ Thyroid cancer review 3: management of medullary and undifferentiated thyroid cancer. Int. J. Clin. Pract., 2006, s. 80–84. Dostupné online. DOI: 10.1111/j.1742-1241.2005.00673.x. PMID 16409432.
- ↑ Shaha AR. TNM classification of thyroid carcinoma.. World J Surg, 2007, s. 879–87. DOI: 10.1007/s00268-006-0864-0. PMID 17308849.
- ↑ Occult papillary carcinoma of the thyroid. A "normal" finding in Finland. A systematic autopsy study.. Cancer, 1985, s. 531–38. DOI: 10.1002/1097-0142(19850801)56:3<531::AID-CNCR2820560321>3.0.CO;2-3. PMID 2408737.
- ↑ Incidence and histopathological behavior of papillary microcarcinomas: Study of 429 cases.. Otolaryngol Head Neck Surg, 2008, s. 718–22. DOI: 10.1016/j.otohns.2008.08.014. PMID 18984270.
- ↑ Occult papillary carcinoma of the thyroid gland: a study of 140 cases observed in a 30-year period. J. Clin. Endocrinol. Metab., 1960, s. 89–105. DOI: 10.1210/jcem-20-1-89. PMID 13845950.
- ↑ Bone metastases of differentiated thyroid cancer: Impact of early 131I-based detection on outcome. Endocrine-Related Cancer (Bioscientifica), 2007, s. 799–807. DOI: 10.1677/ERC-07-0120. PMID 17914109.
- ↑ Detection and treatment of lung metastases of differentiated thyroid carcinoma in patients with normal chest X-rays. Journal of nuclear medicine, 1988, s. 1790–94. PMID 3183748.
- ↑ Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer.. Thyroid, 2009, s. 1167–214. DOI: 10.1089/thy.2009.0110. PMID 19860577.
- ↑ BRITISH THYROID ASSOCIATION, ROYAL COLLEGE OF PHYSICIANS, Perros P. Guidelines for the management of thyroid cancer. 2nd edition. Report of the Thyroid Cancer Guidelines Update Group. [s.l.] : Royal College of Physicians, 2007. Dostupné online. ISBN 9781860163098. S. 16. Archivované 2011-12-26 na Wayback Machine
- ↑ Guidelines for the management of thyroid cancer. Clinical Endocrinology, July 2014, s. 1–122. DOI: 10.1111/cen.12515.
- ↑ Sherman, Steven I. Advances in Chemotherapy of Differentiated Epithelial and Medullary Thyroid Cancers. Journal of Clinical Endocrinology & Metabolism, 2009, s. 1493–99. Dostupné online. DOI: 10.1210/jc.2008-0923. Archivované 2009-05-14 na Wayback Machine
- ↑ a b c Welch, H. Gilbert; Woloshin, Steve; Schwartz, Lisa A.. Overdiagnosed: Making People Sick in the Pursuit of Health. [Malaysia?] : Beacon Press, 2011. ISBN 0-8070-2200-4. S. 61–34.
- ↑ Hofman MS. Thyroid nodules: Time to stop over-reporting normal findings and update consensus guidelines. BMJ, 2013, s. f5742. DOI: 10.1136/bmj.f5742. PMID 24068719.
- ↑ Thyroid Cancer [online]. MedicineNet.com, [cit. 2011-10-26]. Dostupné online.
- ↑ Numbers from EUROCARE, from Page 10 in: F. Grünwald; Biersack, H. J.; Grںunwald, F.. Thyroid cancer. Berlin : Springer, 2005. ISBN 3-540-22309-6.
Iné projekty[upraviť | upraviť zdroj]
 Commons ponúka multimediálne súbory na tému Rakovina štítnej žľazy
Commons ponúka multimediálne súbory na tému Rakovina štítnej žľazy
Zdroj[upraviť | upraviť zdroj]
Tento článok je čiastočný alebo úplný preklad článku Thyroid cancer na anglickej Wikipédii.