Celková anestézia
Celková anestézia (iné názvy: narkóza, staršie: celková anestéza[1]) je cielene navodená strata vnímania zmyslových podnetov a riadené, vratné vyradenie niektorých životne dôležitých funkcií organizmu. Okrem bezbolestného priebehu operácie vytvára vhodné podmienky pre jej vykonanie - nehybné operačné pole, uvoľnenie svalového napätia. Spravidla je dosiahnutá farmakologicky. Celkovou anestéziou sa dosahuje strata vedomia, odstránenie vnímania bolesti, stabilizácia funkcii vegetatívneho nervového systému a relaxácia svalstva. Niektoré operácie je možné vykonať s použitím regionálnej anestézie, pri ktorej je pacient pri vedomí.
História[upraviť | upraviť zdroj]

Anestetické účinky oxidu dusného, dodnes rutinne používaného inhalačného anestetika, objavil Humphry Davy okolo roku 1799, prvá anestézia počas operácie bola oficiálne vykonaná a opísaná Williamom T. G. Mortonom v roku 1846. Použitou látkou bol éter, pre ktorého presnejšie dávkovanie Curt T. Schimmelbusch skonštruoval špeciálnu masku, na ktorú sa éter podľa potreby kvapkal. S veľkým odstupom času boli zavádzané ďalšie anestetiká - r. 1934 intravenózne aplikovaný thiopental, v roku 1956 inhalačný halotán, od 70. rokov 20. stor. potom ďalšie moderné anestetiká. Od konca 19. storočia sa používalo zaistenie dýchacích ciest kanylou - intubácia, od 20. rokov 20. storočia sa bežne používa k intubácii laryngoskop v dnešnej podobe. Od roku 1942 sa datujú pokusy so svalovými relaxanciami, ktoré sa stali bezpečnými až po zvládnutí umelej pľúcnej ventilácie a objave suxametónia v roku 1951.
Princíp[upraviť | upraviť zdroj]
Mechanizmus celkovej anestézie dosiaľ nie je úplne objasnený. Spája sa s vratnými zmenami na bunkovej membráne a ovplyvnení dejov na nervových synapsiách - ovplyvnenie GABA komplexu (benzodiazepíny, propofol, etomidát), zníženie excitačného prenosu cez NMDA receptor (ketamín), reakcia s hydrofóbnymi súčasťami lipidov v bunkovej membráne (inhalačné anestetiká).
Rozdelenie[upraviť | upraviť zdroj]
Inhalačná anestézia[upraviť | upraviť zdroj]
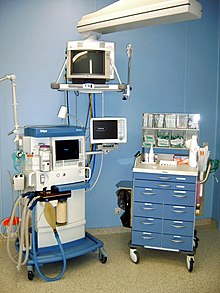
Dosahuje sa vdychovaním anestetických plynov alebo výparov. Jej účinok je pomalší a dlhší a väčšinou sa používa k udržiavaniu pacienta v anestézii. Zriedkavejšie a len pre niektoré druhy výkonov sa používa technika VIMA, pri ktorej je podávané len inhalačné anestetikum.
Inhalačné anestetiká sa v súčasnosti aplikujú pomocou anesteziologického prístroja, do ktorého sú pod tlakom privádzané medicinálne plyny - vzduch, kyslík, oxid dusný. Jeho súčasťami sú pľúcny ventilátor s monitorom parametrov ventilácie a analyzátormi vdychovanej a vydychovanej zmesi plynov, merače a regulátory prietoku plynov, dávkovacie zariadenie kvapalných prchavých anestetík (odparovač), pohlcovač oxidu uhličitého, zásobný dýchací vak, odsávačka obsahu dýchacích ciest a monitor vitálnych funkcii pacienta. Anesteziologický prístroj je napojený na dýchacie cesty pacienta maskou alebo kanylou cez anesteziologický dýchací systém - sústavu hadíc a ventilov, ktoré usmerňujú prúdenie vdychovanej a vydychovanej zmesi plynov. Rozoznávajú sa otvorený a polootvorený systém, v ktorých vydychovaná zmes odchádza do okolitej atmosféry a polouzatvorené systémy, v ktorých dochádza k čiastočnému opätovnému vdychovaniu vydychovanej zmesi. Ak je zaradený pohlcovač oxidu uhličitého, vzniká takzvaný okruh s inspiračnou (vdychovou) a expiračnou (výdychovou) vetvou.
Intravenózna anestézia[upraviť | upraviť zdroj]
Intravenózna (vnútrožilová) anestézia sa dosahuje vnútrožilovým podaním anestetika. Účinkuje rýchlo a väčšinou sa používa k dosiahnutiu rýchleho úvodu do anestézie, ktorý je pacientom lepšie vnímaný. Je však rozpracovaná aj metodika totálnej intravenóznej anestézie (TIVA), ktorá je náročnejšia a spočíva v trvalej aplikácii intravenózneho anestetika. Používa sa v určitých špecifických situáciach.
Používané lieky[upraviť | upraviť zdroj]
Inhalačné anestetiká sú plynný oxid dusný (tzv. rajský plyn, čo je slabé anestetikum so silným analgetickým účinkom) a pary prchavých kvapalín, éterov (enflurán, izoflurán, desflurán, sevoflurán) alebo halogenovaných uhľovodíkov (halotán), ktoré sú dávkované pomocou odparovačov.
Nevyhnutnou súčasťou dýchacej zmesi je kyslík. Obvyklá vdychovaná zmes obsahuje až 70% oxidu dusného a najmenej 30% kyslíka a býva doplnená o ďalšie kvapalné anestetikum.
Najstaršie intravenózne anestetikum thiopental má viacero nevýhod a je v súčasnosti nahradzovaný modernými preparátmi: propofolom, etomidátom. Benzodiazepíny sa používajú k premedikácii (upokojeniu pacienta pred operáciou), prípadne pri krátkych diagnostických a liečebných výkonoch. Osobitné postavenie má ketamín, disociatívne anestetikum, ktorý netlmí celý mozog, ale bráni mozgovej kôre spracovať bolestivé podnety. Používa sa najmä v medicíne katastrof.
Na potlačenie bolesti počas anestézie a po operácii sa používajú analgetiká (protibolestivé lieky). Najsilnejší účinok majú opioidné analgetiká, ktoré pôsobia cez špecifické receptory v mozgu a nervoch. Medzi slabé opioidy patria kodeín a tramadol, medzi silné (a návykové) morfín, petidín, piritramid, fentanyl, sufentanil, alfentanil, remifentanil.
Na uvoľnenie svalového napätia počas operácie sa používajú periférne svalové relaxancia, odvodené od šípového jedu kurare - atrakurium, cistrakurium, rokuronium, vekuronium, pipekuronium a depolarizujúce relaxancium - suxametonium. Ich použitie nie je bez rizika, napríklad zastavenia dýchania, preto patria len do rúk anesteziológa, schopného v prípade potreby okamžite zaistiť umelú pľúcnu ventiláciu.
Predoperačná príprava[upraviť | upraviť zdroj]
Niektoré operácie musia byť vykonané bez ohľadu na stav pacienta čo najskôr. Vtedy nie je čas na predoperačnú prípravu, vykoná sa len základné vyšetrenie pacienta a počas prípravy sa vykoná len naliehavá úprava základných parametrov - krvného tlaku, dehydratácie, anémie, koncentrácie základných minerálov v krvi. Pri operáciach z vitálnej indikácie sa dokonca musí aplikovať celková anestézia bez možnosti akejkoľvek prípravy.
Plánované operácie sa realizujú po predoperačnom a predanestetickom vyšetrení a príprave pacienta. Nakoľko sa v súčasnosti operuje stále viac starých a polymorbídnych pacientov a pribúdajú aj veľmi zložité a zdĺhavé operácie, v rámci predoperačného vyšetrenia pacientov sa hodnotí ich operačné riziko (škála ASA) a na základe tohto rizika sa rozhoduje o rozsahu predoperačnej prípravy. Vždy je snaha v jej rámci dosiahnuť stabilizáciu chronických ochorení pacienta a vyliečiť všetky akútne ochorenia. Niekedy je treba upraviť liečbu pacienta (napríklad antikoagulanciami) a vykonať preventívne opatrenia. Večer a ráno pred plánovanou operáciou v celkovej anestézii pacient dostáva anesteziologickú premedikáciu, lieky, ktoré ho upokoja, potlačia bolesti, prípade znížia riziko alergickej reakcie a aspirácie (vdýchnutia) obsahu žalúdka.
Postupy pri celkovej anestézii[upraviť | upraviť zdroj]

Na začiatku celkovej anestézie treba zaistiť prístup do žily na podávanie anestetík a iných liekov zavedením jednorazovej vnútrožilovej kanyly. Zaistí sa priechodnosť dýchacích ciest pacienta, čo sa pri každej náročnejšej alebo rizikovej operácii vykoná tracheálnou intubáciou, teda zavedením plastovej rúrky (kanyly) do priedušnice (trachey). Počas anestézie je nevyhnutné monitorovanie vitálnych funkcii pacienta (parametrov dýchania, nasýtenia krvi kyslíkom, krvného tlaku, pulzovej frekvencie a srdcového rytmu). Počas operácie musí byť pacient uložený tak, aby nedošlo k poškodeniu jeho tkanív, jeho oči sú chránené pred vysušením a počas dlhých operácii je potrebná aj starostlivosť o telesnú teplotu. Na konci operácie sa ukončí podávanie anestetík, relaxancii a analgetík, prípadne aj zastaví ich pôsobenie podaním antidot.
Po ukončení celkovej anestézie pacient vyžaduje dohľad anesteziológa až do návratu obranných reflexov (napríklad kašľacieho) a nadobudnutia plného vedomia. Pacient musí dostatočne dýchať a jeho krvný obeh musí byť stabilizovaný. Podľa potreby pokračuje analgetická liečba. Ak hrozí zlyhanie dôležitých orgánov, je odovzdaný do intenzívnej zdravotnej starostlivosti s možnosťou náhrady alebo podpory vitálnych funkcii.
Komplikácie[upraviť | upraviť zdroj]
Komplikácie celkovej anestézie môžu byť spôsobené technickými a ľudskými chybami, stavom pacienta a jeho pridruženými ochoreniami, prípadne aj nežiadúcimi účinkami použitých liekov. Výskyt komplikácii s následkom smrti alebo trvalého poškodenia zdravia pacienta je veľmi nízky, počet úmrtí nej následkom sa udáva okolo 4 na 1 000 000 operácii[2]. Do tohto počtu nie sú zahrnuté úmrtia operovaných pacientov, zavinené ich ochorením. Počet prípadov, kedy pacient bol počas anestézie čiastočne pri vedomí, sa odhaduje na 1 – 2 na 10 000 operácii[3].
Technické vybavenie je v súčasnosti konštruované tak, aby sa maximálne obmedzila možnosť omylu pri jeho obsluhe. Pochybenia zdravotníkov sú zriedkavé, najčastejšie ide o nedostatočné monitorovanie pacienta a jeho nedostatočné sledovanie počas odoznievania anestézie.
Komplikácie zo strany dýchacieho systému môžu byť uzávery dýchacích ciest zapadnutým jazykom, zvratkami, hlienmi alebo spasmami (kŕčmi svalstva). Z obehových komplikácii sa vyskytuje pokles alebo naopak vzostup krvného tlaku, poruchy srdcového rytmu a srdcové zlyhanie. Následkom strát tepla pri dlhších operáciach môže dôjsť k podchladeniu pacienta, účinkom niektorých anestetík u geneticky predisponovaných jedincov dochádza k závažnému vzostupu teploty (malígna hypertermia). Môže sa vyskytnúť rôzne závažná alergická reakcia na lieky. Pooperačná kognitívna dysfunkcia (POCD, porucha pamäte a kognitívnych funkcii) sa vyskytuje u 10 – 30% pacientov, prevažne starších, s aterosklerózou a pripisuje sa zmene prostredia, účinku použitých anestetík a analgetík a následkom zápalovej reakcie. Je to závažnejší a trvalejší stav (trvanie v mesiacoch), ako pooperačné delírium, ktoré spravidla odoznieva do troch dní.
Referencie[upraviť | upraviť zdroj]
- ↑ anestézia. In: Slovník slovenského jazyka (Peciar)
- ↑ GOTTSCHALK, André. PD Dr. med.. Deutstsches Arzteblatt International, júl 2011, s. 469–474. Dostupné online [cit. 2018-10-29]. DOI: 10.3238/arztebl.2011.0469.
- ↑ General anesthesia [online]. Mayo Clinic, informácie pre pacientov, 29.12.2017, [cit. 2018-10-29]. Dostupné online.
Zdroj[upraviť | upraviť zdroj]
Vymazal, T., Filaun, M., et al.: Základy anesteziologie. KARIM 2. LF UK a FN Motol, Praha, 2018. Dostupné online: http://stary.lf2.cuni.cz/Projekty/mua/skripta.pdf
