Rakovina pankreasu
Karcinóm (rakovina) pankreasu vzniká vtedy, keď sa bunky v pankrease, žľazovom orgáne za žalúdkom, začnú nekontrolovane množiť a formujú nádor. Rakovinové bunky sú agresívne a pomerne rýchlo vytvárajú ďalšie ložiská, takzvané metastázy, a napádajú iné časti tela. Existuje mnoho typov rakoviny pankreasu, no najčastejšie sa vyskytuje adenokarcinóm pankreasu. Predstavuje asi 85% prípadov. Adenokarcinóm vzniká v časti pankreasu, ktorá produkuje tráviace enzýmy. Jedno až dve percentá prípadov rakoviny pankreasu sú neuroendokrinné nádory, ktoré vznikajú z buniek pankreasu zodpovedných za produkciu hormónov. Tento typ rakoviny býva vo všeobecnosti menej agresívny ako adenokarcinóm pankreasu.
Medzi príznaky najrozšírenejšej formy rakoviny pankreasu patrí žltá pokožka, bolesti brucha alebo chrbta, nevysvetliteľné chudnutie, stolica svetlej farby, tmavý moč a strata chuti do jedla. Počiatočné štádiá ochorenia sú zvyčajne bez príznakov, symptómy sa objavia až v pokročilom štádiu choroby. V čase, keď sa určí diagnóza rakoviny pankreasu sa už choroba často šíri do iných častí tela.[1]
Karcinóm (rakovina) pankreasu sa len zriedkavo vyskytne pred štyridsiatkou. Viac než polovica prípadov adenokarcinómu pankreasu sa vyskytne u ľudí starších ako 70 rokov. Medzi rizikové faktory rakoviny pankreasu patrí fajčenie, obezita, diabetes, a niektoré zriedkavé genetické choroby. Približne 25% prípadov sa spája s fajčením,[2] a 5-10% spôsobujú zdedené gény. Rakovina pankreasu sa diagnostikuje kombináciou lekárskych zobrazovacích techník, ako napríklad ultrazvuk alebo počítačová tomografia, krvnými testami a vyšetrením vzoriek tkaniva (biopsia). Choroba sa delí na štádiá, od počiatočného (I. štádium) až do záverečného (IV. štádium). Systematický skríning obyvateľov nebol ako prevencia účinný.[3]
Riziko vzniku rakoviny pankreasu je nižšie u nefajčiarov ako aj ľudí, ktorí si udržiavajú zdravú hmotnosť a obmedzujú konzumáciu červeného alebo spracovaného mäsa.[4] V prípade fajčiarov sa možnosť vzniku ochorenia znižuje, ak prestanú fajčiť. Trvá 20 rokov kým sa bývalý fajčiar vyrovná rizikovosťou zvyšku populácie.[5] Rakovina pankreasu môže byť liečená chirurgiou, rádioterapiou, chemoterapiou, paliatívnou starostlivosťou, alebo ich kombináciou. Možnosti liečby čiastočne vyplývajú zo štádia rakoviny. V prípade adenokarcinómu je jedinou možnosťou liečby chirurgický zákrok, operuje sa aj v prípadoch, kedy liečba nemá vysoký potenciál a zákrok by mohol zlepšiť kvalitu života pacienta.[6] Súčasťou liečby býva tlmenie bolesti a lieky na zlepšenie trávenia. Počiatočná paliatívna starostlivosť sa odporúča aj pre pacientov smerujúcich k vyliečeniu.[7][8]
Rakovina pankreasu je 13. najčastejšie zhubné ochorenie, no pre zlú prognózu jej patrí vo vyspelých krajinách 4. miesto v počte úmrtí. Príčinou je náročná diagnostika a liečba. Príznaky nie sú špecifické, a preto môžu byť nesprávne interpretované. Navyše, nádor býva ťažko prístupný, schovaný za okolitými orgánmi. V súčasnosti bojuje s rakovinou pankreasu približne 800 slovenských pacientov. Slovenská republika má druhý najvyšší výskyt aj úmrtnosť v Európe.
Po diagnóze prežije 25% ľudí jeden rok a 5% žije päť rokov.[9] Pri diagnostike v raných štádiách rakoviny stúpa prognóza päťročného prežitia až o 20%.[10] Neuroendokrinné nádory majú lepšie výsledky, najmenej päť rokov od stanovenia diagnózy žije 65% pacientov, hoci prežitie sa značne líši v závislosti od typu nádoru.
Typy[upraviť | upraviť zdroj]

Typy rakoviny pankreasu môžu byť rozdelené do dvoch všeobecných skupín. Prevažná väčšina prípadov (približne 99%) sa vyskytujú v exokrinnej časti pankreasu, ktorá produkuje tráviace enzýmy. Existuje niekoľko poddruhov rakoviny exokrinnej časti pankreasu, ale ich diagnostika a liečba býva podobná. Menšina nádorov, ktorá vzniká v endokrinných (hormóny produkujúcich) tkanivách pankreasu majú rôzne klinické charakteristiky. Obe skupiny sa vyskytujú najmä (ale nie výlučne) u ľudí nad 40, a sú o niečo častejšie u mužov. Niektoré vzácne poddruhy rakoviny pankreasu sa však vyskytujú hlavne u žien alebo detí.[11][12]
Exokrinné nádory[upraviť | upraviť zdroj]
V skupine exokrinných nádorov dominuje adenokarcinóm (vo variáciách názvu sa môže objaviť prívlastok "invazívny" a "duktálny"). Ide o najbežnejší typ, ktorý predstavuje asi 85% všetkých typov rakoviny pankreasu. Takmer všetky začínajú vo vývodoch pankreasu. Duktálny adenokarcinóm pankreasu sa často označuje skratkou PDAC.[13], aj napriek skutočnosti, že tkanivo, z ktorého vzniká – v epitely vývodov pankreasu – predstavuje menej ako 10% z bunkového objemu pankreasu.[14] Tento typ rakoviny vzniká vo vývodoch na sekréty (napríklad enzýmy a bikarbonát) pankreasu. Približne 60 až 70% adenokarcinómov sa vyskytujú v takzvanej hlave pankreasu.
Ďalším najčastejším typom rakoviny je karcinóm sekrečných buniek pankreasu. Vzniká v zhlukoch buniek, ktoré produkujú enzýmy a predstavuje 5% prípadov nádorov exokrinného pankreasu.[15] Karcinómy sekrečných buniek môžu spôsobiť nadprodukciu určitých molekúl (tráviacich enzýmov), ktoré môžu spôsobiť kožné vyrážky a bolesti kĺbov.
Cystadenokarcinóm sa vyskytuje u 1% prípadov rakoviny pankreasu, a má lepšiu prognózu ako ostatné exokrinné nádory.
Pankreatoblastóm je zriedkavá forma rakoviny pankreasu, väčšinou sa vyskytuje v detstve a má relatívne dobrú prognózu. Medzi iné typy nádorov exokrinného pankreasu patrí adenoskvamózny karcinóm, karcinóm z buniek tvaru pečatného prsteňa, hepatoidný karcinóm, koloidný karcinóm, nediferencovaný karcinóm, a nediferencovaný karcinóm s osteoklastmi - veľkými rozvetvenými kostnými bunkami. Solídny pseudopapilárny tumor pankreasu (SPT) je zriedkavý pankreatický nádor s nejasnou patogenézou ale dobrou prognózou po jeho chirurgickom odstránení. Postihuje predovšetkým mladšie ženy do 35 rokov.[16]
Neuroendokrinné nádory[upraviť | upraviť zdroj]
Neuroendokrinné nádory sú pomerne vzácne, obvykle pomaly rastúce nádory. V niektorých prípadoch sú nezhubné (nazývané benígne), v iných, naopak, zhubné (malígne). Väčšina neuroendokrinných nádorov sa obvykle objaví v tráviacom trakte, ale vzniknúť môžu aj v iných častiach tela, napríklad v pľúcach alebo v pankrease, a môžu sa tiež rozšíriť napr. do pečene. Ak dochádza k ich šíreniu, hovoria lekári o nových nádoroch ako o „sekundárnych“ alebo „metastázach“. Miestu, kde nádor vznikol, sa hovorí „primárny nádor“.[17]
Neuroendokrinné nádory pankreasu (PanNETs) možno rozdeliť na inzulinómy, gastrinómy, VIPómy a neuroendokrinné nádory nefunkčného pankreasu. Nádory vznikajú z tela neuroendokrinných buniek, ktoré sú zodpovedné za integráciu nervového a endokrinného systému. Bunky vylučujú hormóny, ako napríklad inzulín, gastrín, a glukagón do krvného obehu, často vo veľkých množstvách. V dôsledku vysokých hladín hormónov sa objavujú závažné príznaky, napríklad vysoká hladina cukru v krvi, čo napomáha relatívne rýchlej detekcii nádoru a je možné zabrániť šíreniu rakoviny do iných častí tela.
Rovnako ako u iných neuroendokrinných nádorov, aj PanNETs majú zložitú históriu terminológie a klasifikácie. Niekedy sa označuje ako nádor z ostrovčekových buniek,[18] hoci v súčasnosti je známe že z ostrovčekových buniek nevychádzajú.[19]
Príznaky a symptómy[upraviť | upraviť zdroj]

Rakovina pankreasu nemá v raných štádiách jednoznačné príznaky a preto zvyčajne nebýva diagnostikovaná skôr, než sa rozšíri aj mimo pankreasu.[20] Práve to je príčinou pomerne nízkych šancí pacientov na prežitie. Výnimku tvorí podskupina nádorov PanNETs, ktoré zapríčiňujú nadprodukciu určitých hormónov, ktoré spúšťajú symptómy a upozorňujú na prítomnosť karcinómu.
Ochorenie sa iba zriedkavo podarí diagnostikovať skôr, než vo veku 40 rokov a preto je možné pomenovať iba určité príznaky adenokarcinómu pankreasu, ktoré sa vyskytli pred diagnózou:
- Bolesť v hornej časti brucha alebo chrbta, často sa na chrbát šíri z okolia žalúdka. Bolestivá lokalita môže pomôcť identifikovať časť pankreasu, v ktorej sa nádor nachádza. Bolesť môže byť silnejšia v noci, v priebehu času narastať a napokon prerásť do silnej a trvalej. Čiastočnú úľavu môže priniesť predklon pacienta dopredu. V Británii sa asi polovicu z nových prípadov rakoviny pankreasu podarí diagnostikovať pri návšteve nemocnice pre bolesť alebo žltačku. Bolesti brucha sú hlavným príznakom až dvoch tretín ľudí, pričom 46% z celkového počtu sprevádza žltačka a 13% má žltačku bez bolesti.
- Žltačka, žltý odtieň bielka očí alebo pokožky, sprevádzaná možným výskytom bolesti, a prípadne v kombinácii s tmavým močom. Nastáva, ak tumor v takzvanej hlave pankreasu blokuje prietok žlče orgánom.
- Nevysvetliteľné chudnutie, ktoré pramení buď zo straty chute do jedla, alebo zlyhaním exokrinných funkcií, ktoré majú za následok zlé trávenie.
- Nádor môže tlačiť na susedné orgány a narúšať trávenie. Môže skomplikovať vyprázdňovanie žalúdka, a tým spôsobiť nevoľnosť a pocit plnosti. Nestrávené tuky spôsobujú, že výkaly silne zapáchajú, sú mastné a ťažko sa splachujú. Bežne sa vyskytuje aj zápcha.
- Minimálne 50% ľudí s adenokarcinómom pankreasu má v čase diagnózy diabetes, jej nástup môže pomôcť pri diagnostike ochorenia. Ľudia s diabetom nad 50 rokov, majú po nástupe cukrovky obvykle až osemnásobne vyššie riziko vzniku adenokarcinómu pankreasu. Po troch rokoch riziko relatívne klesá.
Ostatné zistenia[upraviť | upraviť zdroj]
- V 10% prípadoch rakoviny pankreasu trpel pacient zvýšeným výskytom venóznej trombózy (Trousseau syndróm). Krvné zrazeniny sa spontánne vytvárali v cievach, hĺbkovom žilovom systéme končatín, alebo v povrchových žilách kdekoľvek na tele.
- Klinická depresia sa v spojitosti s rakovinou pankreasu vyskytla v 10 až 20% prípadov. Depresia niekedy sa objaví ešte pred diagnózou rakoviny, čo naznačuje, že môže vyplývať z biológie ochorenia.
Príznaky šírenia (metastázovanie)[upraviť | upraviť zdroj]

Šírenie rakoviny pankreasu do ďalších orgánov (metastázovanie) môžu sprevádzať príznaky. Adenokarcinóm pankreasu sa zvyčajne šíri najskôr do okolitých lymfatických uzlín, a neskôr pečene alebo do peritoneálnej dutiny, hrubého čreva alebo pľúc. Nie je obvyklé, aby sa rozšírila do kostí alebo mozgu.[21]
Nádory v pankrease môžu byť sekundárnymi nádormi, ktoré sa rozšírili z iných častí tela. Ide však o neobvyklý jav, potvrdil sa len o 2% prípadov rakoviny pankreasu. V prípade, že ide o sekundárny nádor, najčastejšie rakovina do pankreasu prenikla z obličiek, čriev, kože, prsníka a pľúc. Operácie sa na pankrease môžu vykonávať v prípadoch, kedy je vysoká šanca na vyliečenie alebo zmiernenie príznakov.
Rizikové faktory[upraviť | upraviť zdroj]
Rizikové faktory adenokarcinómu pankreasu zaŕňajú:[22]
- Vek, pohlavie, a etnikum. Riziko vzniku rakoviny pankreasu stúpa s vekom, zvyčajne sa vyskytuje po 65 roku života, prípady pred štyridsiatkou nie sú obvyklé. Ochorenie sa o niečo častejšie vyskytuje u mužov, než žien. Štatistiky z USA ukazujú, že výskyt je 1,5 násobne častejší u Afroameričanov, napriek tomu, že v Afrike nie je obvyklé.
- Fajčenie je rizikovým faktorom, ktorý možno eliminovať najjednoduchšie. U bývalých fajčiarov klesne riziko rakoviny pankreasu na úroveň zvyšku populácie po 20 rokoch.[23]
- Obezita. BMI vyšší než 35 zvyšuje relatívne riziko na polovicu.
- Rodinná predispozícia. Pri 5 až 10% prípadov rakoviny pankreasu súvisia s dedičnosťou.[24] Riziko výrazne stúpa v prípade, že ochorením trpel viac než jeden pokrvný príbuzný a je ešte vyššie ak ochorenie prepuklo ešte pred 50. rokom života. Väčšina zodpovedných génov ešte nebola identifikovaná.[25] Dedičná pankreatitída zvyšuje v priebehu života šancu na vznik rakoviny pankreasu do veku 70 rokov o 30 až 40 percent.[26]
Staging[upraviť | upraviť zdroj]
Tumory exokrinného pankreasu[upraviť | upraviť zdroj]
Staging (určenie štádiá) rakoviny pankreasu je zvyčajne vykonávaný pomocou CT. Najviac používaným systémom hodnotenia rozsahu rakoviny pankreasu u nás je TNM klasifikácia (T - tumor - jeho veľkosť a rozsah, N - lymph Nodes - postih uzlín, M - metastasis - prítomnosť metastáz).
Pre lepší výber terapie sú tumory rozdelené do troch širších kategórii na základe toho, či ich je možné chirurgicky odstrániť: resekabilné (odstrániteľné s dostatočným okrajom), hranične resekabilné (odstrániteľné s nedostatočným okrajom) a neresekovateľné (nie je možné ich odstrániť).[27]
- Pancreatic cancer staging (TNM classification)
-
Štádium T1 karcinómu pankreasu
-
Štádium T2 karcinómu pankreasu
-
Štádium T3 karcinómu pankreasu
-
Štádium T4 karcinómu pankreasu
-
Pozitivita lokálnych lymfatických uzlín - štádium N1

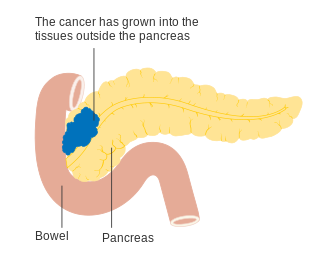
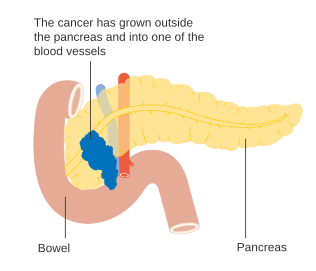
Za lokálne pokročilé adenokarcinómy sa považujú tie nádory, ktoré sa rozšírili do iných orgánov - dvanástnik, žalúdok, hrubé črevo, slezina, nadoblička alebo oblička. Často sa tiež nádor šíri do dôležitých krvných a lymfatických ciev a nervov, ktoré prebiehajú v jeho tesnej blízkosti, čo môže spraviť operáciu náročnejšou až nemožnou. Typické miesta pre metastatické šírenie (IV. štádium) sú pečeň, pobrušnica a pľúca, kde sa vyskytujú až v 50% pokročilého ochorenia.[28]
Tumory endokrinného pankreasu - PanNETs[upraviť | upraviť zdroj]
Od roku 2010 Svetová zdravotnícka organizácia delí nádory endokrinného pankreasu (pancreatic neuroendocrine tumors - PanNets) do troch kategórii na základe stupňa diferenciácie buniek (NET G1-G3) a štádium je určované systémom TNM ako pri adenokarcinómoch.[29]
Prevencia a skríning[upraviť | upraviť zdroj]
Americká spoločnosť pre rakovinu odporúča ako prevenciu karcinómu pankreasu nefajčiť, udržiavať si zdravú váhu, prijímať dostatočné množstvo ovocia, zeleniny a celozrných potravín a znížiť príjem červeného a spracovávaného mäsa. Dôkaz o účinnosti týchto krokov nie je špecifický len pre karcinóm pankreasu[30] V roku 2014 bola vykonaná štúdia, ktorá potvrdila pozitívne účinky citrusov a kurkumy na zníženie rizika karcinómu pankreasu, podobné výsledky sa očakávajú tiež pri celozrných potravinách, kyseline listovej, seléne a neúdených rybách.
Neselektívny skríning celej populácie sa pokladá za neúčinný. U osôb s rodinnou anamnézou alebo vysokým rizikom rozvoja karcinómu je potrebná pravidelná endoskopická ultrasonografia alebo MRI, aby bolo možné včasne diagnostikovať prípadné nálezy.[31][32]
Liečba[upraviť | upraviť zdroj]
Nádory exokrinného pankreasu[upraviť | upraviť zdroj]
Hlavnú úlohu v liečbe karcinómu pankreasu má chirurgická terapia. Tá jediná je pokladaná za skutočne kuratívnu metódu v prípade tohto nádoru. Chirurgická terapia, ako liečebná stratégia, je volená na základe rozsahu ochorenia, jeho vzťahu k okolitým cievam a orgánom. Tieto vzťahy dokáže predoperačne najlepšie zobraziť CT s kontrastom. Dôležitým faktorom, ktorý je potrebné zahrnúť pri rozhodovaní sa o voľbe liečby, je celkový stav organizmu pacienta. Vek nemusí byť prekážkou v prípade celkovo dobrej kondície organizmu.
Chemoterapia, a tiež v menšom rozsahu aj rádioterapia, sú aplikované u pacientov, u ktorých chirurgická terapia nie je možná. Manažment liečby karcinómu pankreasu by mal byť v rukách multidisciplinárneho tímu, ktorého členom by okrem gastroenterológa a chirurga mal byť aj klinický onkológ a preto by toto ochorenie malo byť liečené v špecializovaných centrách.
Chirurgická liečba[upraviť | upraviť zdroj]

Chirurgická liečba s cieľom vyliečiť ochorenie je možná len u približne 20% prípadov. Aj napriek vysokej citlivosti CT je niekedy obtiažne určiť či je nádor plne resekabilný a objasniť sa to môže až priamo pri operácii, kde sa na základe schopnosti zachovať resekčný okraj a na základe vitality okolitého tkaniva rozhoduje o rozsahu resekcie. Či je alebo nie je nádor resekovateľný záleží tiež od faktu, či nádor prerástol do niektorej z veľkých ciev.[33][34] Vek pacienta nie je samotným limitom operácie avšak je nutné zhodnotiť celkový stav pacienta pred vykonaním veľkého operačného zákroku.
Aj v prípade úspešnej operácie je potrebné histopatologické vyšetrenie vyňatého tumoru a zhodnotenie jeho okrajov, ktoré musia byť bez nádoru, aby sme zabránili recidíve nádoru.[35][36]

Metódou voľby pri chirurgickej resekcii karcinómu v hlave pankreasu je Whippleova operácia. Ide o rozsiahlu operáciu, ktorej súčasti sú odstránenie hlavy pankreasu, dvanástnika a časti žalúdka. Kontinuita tráviaceho traktu je následne obnovená napojením časti tenkého čreva na žalúdok a pripojenie žlčových ciest a pankreasu na túto kľučku. Ide o rozsiahlu, niekoľko hodín trvajúcu operáciu. Vykonávaná je len pri lokalizovaných formách bez invázie do okolia.
Pri karcinóme chvosta pankreasu je metódou voľby distálna pankreatikotómia, kde sa spolu s chvostom pankreasu často odstraňuje aj celá slezina. Tento postup je dnes vykonávaný aj cestou miniinvazívnej chirurgie.
Od rokov 80-tych minulého storočia sa významne znížilo množstvo pacientov, ktorí neprežívajú samotnú operáciu avšak stúpa množstvo pacientov, ktorí trpia na niektorú z foriem komplikácii (dumping syndróm).
Chirurgická terapia je niekedy tiež indikovaná ako forma paliatívnej terapie na zmiernenie symptómov neoperovateľných pacientov.
Chemoterapia[upraviť | upraviť zdroj]
Po operácii je u niektorých pacientov indikovaná adjuvantná (prídavná) chemoterapia, ktorá je pacientovi podávaná po zotavení z operácie (1-2 mesiace) za účelom zníženia rizika recidívy alebo liečby mikrometastáz. Na tento účel sa využíva gemcitabín alebo 5-fluorouracil. U pacientov, ktorí nie sú indikovaní na operáciu sa chemoterapia používa na predĺženie a skvalitnenie života.
Pred operáciou je indikovaná chemo alebo rádioterapia (neoadjuvantná) u pacientov, u ktorých sa očakáva hranične resekovateľný nádor a to s cieľom zmenšiť veľkosť nádoru tak, aby sa stal resekovateľným. Neoadjuvantná terapia je stále kontroverznou témou u týchto pacientov, pretože odkladá operáciu o niekoľko mesiacov.[37]
Iným použiteľným chemoterapeutikom je nab-paclitaxel (na proteín naviazaný paclitaxel - Abraxane), ktorý je však častejšie horšie znášaný a preto je indikovaný len u pacientov s celkovo dobrým stavom.[38]
Rádioterapia[upraviť | upraviť zdroj]
Rádioterapia môže byť adjuvantnou súčasťou terapie po potenciálne kuratívnej operácii alebo môže byť použitá ako neoadjuvantná terapia pri tumoroch s nejednoznačnými okrajmi.
Paliatívna starostlivosť[upraviť | upraviť zdroj]
Paliatívna starostlivosť sa zameriava na liečbu symptómov vážnych ochorení za účelom skvalitnenia života.[39] Pankreatický karcinóm býva často diagnostikovaný až v štádiu, kedy jedinou možnou terapiou je paliatívna.[40] Jej cieľom je zmiernenie symptómov ako bolesť, porucha pasáže potravy gastrointestinálnym traktom či pocit na zvracanie.
Na liečbu bolesti sú často nutné silné analgetiká zo skupiny opioidov alebo zákroky, ktoré zablokujú nervy snímajúce podnety z oblasti postihnutej tumorom. Vedľajším účinkom takejto terapie môže byť strata citlivosti v oblasti brucha avšak táto terapia je lepšie znášaná a nesie menšie riziko ako dlhodobá liečba opioidmi.[41]
Po chirurgickej a rádioterapii je častá insuficiencia (nedostatočnosť) pankreasu, kedy pankreas neprodukuje dostatočné množstvo tráviacich enzýmov, čo vedie k poruchám trávenia, strate váhy a celkovému zhoršovaniu stavu. Tomu sa dá predchádzať podávaním pankreatických enzýmov pred požitím potravy vo forme tabletiek.
Poruchy vyprázdňovania žalúdka a návrat trávenej potravy do žalúdka sa dajú liečiť podávaním liekov ako napríklad metoklopramid.
Referencie[upraviť | upraviť zdroj]
- ↑ wessexcolorectalclinic.com. Dostupné online. DOI: 10.1136/bmj.e2476.
- ↑ CA: A Cancer Journal for Clinicians. DOI: 10.3322/caac.21190.
- ↑ Methods and Rationale for the Early Detection of Pancreatic Cancer.. joplink.net. Dostupné online.
- ↑ Archivovaná kópia [online]. [Cit. 2017-06-18]. Dostupné online. Archivované 2014-11-13 z originálu.
- ↑ [s.l.] : [s.n.]. ISBN 92-832-0429-8.
- ↑ . Dostupné online.
- ↑ Metastatic Pancreatic Cancer: The Dilemma of Quality vs. Quantity of Life. JOP. Journal of the Pancreas. DOI: 10.6092/1590-8577/1663.
- ↑ linkinghub.elsevier.com. DOI: 10.1016/j.bpg.2013.09.006.
- ↑ Archivovaná kópia [online]. [Cit. 2017-06-18]. Dostupné online. Archivované 2015-01-14 z originálu.
- ↑ . Dostupné online.
- ↑ [s.l.] : [s.n.]. Dostupné online. ISBN 978-0-7637-8047-0.
- ↑ Annals of Oncology. Dostupné online. DOI: 10.1093/annonc/mds295.
- ↑ [s.l.] : [s.n.]. Dostupné online. ISBN 978-0-387-77497-8.
- ↑ [s.l.] : [s.n.]. ISBN 978-1-4511-0545-2.
- ↑ [s.l.] : [s.n.]. ISBN 978-1-118-46871-5.
- ↑ Archivovaná kópia [online]. [Cit. 2017-06-18]. Dostupné online. Archivované 2014-10-08 z originálu.
- ↑ The PanNET denomination is in line with WHO guidelines for the classification of tumors of the digestive system [1] published in 2010.
- ↑ The Medical Subject Headings indexing system refers to "islet cell carcinoma", which is subdivided into gastrinoma, glucagonoma, somatostatinoma and VIPoma
- ↑ Current Treatment Options in Oncology. DOI: 10.1007/s11864-011-0172-2.
- ↑ Archivovaná kópia. Pancreatic cancer. Dostupné online [cit. 2017-06-18]. DOI: 10.1016/S0140-6736(10)62307-0. Archivované 2015-01-12 z originálu.
- ↑ [s.l.] : [s.n.]. Dostupné online.
- ↑ . Dostupné online.
- ↑ Annals of Oncology. DOI: 10.1093/annonc/mdr541.
- ↑ Clinical Therapeutics. DOI: 10.1016/j.clinthera.2016.03.006.
- ↑ Frontiers in Physiology. DOI: 10.3389/fphys.2014.00087.
- ↑ Pancreatology. Dostupné online. DOI: 10.1159/000210262.
- ↑ Staging of pancreatic cancer [online]. 11 June 2014, [cit. 2014-09-29]. Dostupné online. Archivované 2020-08-10 z originálu.
- ↑ Archivovaná kópia. [s.l.] : [s.n.]. Dostupné online. ISBN 978-0-7817-6546-6. Archivované 2015-02-06 z originálu.
- ↑ National Cancer Institute.
- ↑ Archivovaná kópia [online]. [Cit. 2017-06-18]. Dostupné online. Archivované 2014-11-04 z originálu.
- ↑ SEUFFERLEIN, T.; BACHET, J. B.; VAN CUTSEM, E.. Pancreatic adenocarcinoma: ESMO–ESDO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology, 2012-10-01, roč. 23, čís. suppl_7, s. vii33–vii40. Dostupné online [cit. 2017-06-18]. ISSN 0923-7534. DOI: 10.1093/annonc/mds224.
- ↑ STOITA, Alina. Review of screening for pancreatic cancer in high risk individuals. World Journal of Gastroenterology, roč. 17, čís. 19. Dostupné online [cit. 2017-06-18]. DOI: 10.3748/wjg.v17.i19.2365.
- ↑ GURUSAMY, Kurinchi Selvan; KUMAR, Senthil; DAVIDSON, Brian R. Cochrane Database of Systematic Reviews. [s.l.] : John Wiley & Sons, Ltd, 2014-02-27. DOI: 10.1002/14651858.CD010244.pub2. Dostupné online. ISBN 14651858 Chybné ISBN. DOI:10.1002/14651858.cd010244.pub2 (po anglicky)
- ↑ MOLLBERG, Nathan; RAHBARI, Nuh N.; KOCH, Moritz. Arterial Resection During Pancreatectomy for Pancreatic Cancer. Annals of Surgery, roč. 254, čís. 6, s. 882–893. Dostupné online [cit. 2017-06-18]. DOI: 10.1097/sla.0b013e31823ac299.
- ↑ ZHAN, Han-xiang; XU, Jian-wei; WU, Dong. Pancreatic cancer stem cells: New insight into a stubborn disease. Cancer Letters, 2015-02-28, roč. 357, čís. 2, s. 429–437. PMID 25499079. Dostupné online [cit. 2017-06-18]. ISSN 0304-3835. DOI: 10.1016/j.canlet.2014.12.004. (English)
- ↑ TANASE, Cristiana Pistol. Cancer stem cells: Involvement in pancreatic cancer pathogenesis and perspectives on cancer therapeutics. World Journal of Gastroenterology, roč. 20, čís. 31. Dostupné online [cit. 2017-06-18]. DOI: 10.3748/wjg.v20.i31.10790.
- ↑ HEINEMANN, V.; HAAS, M.; BOECK, S.. Neoadjuvant treatment of borderline resectable and non-resectable pancreatic cancer. Annals of Oncology, 2013-10-01, roč. 24, čís. 10, s. 2484–2492. Dostupné online [cit. 2017-06-18]. ISSN 0923-7534. DOI: 10.1093/annonc/mdt239.
- ↑ BORAZANCI, Erkut; HOFF, Daniel D. Von. Nab-paclitaxel and gemcitabine for the treatment of patients with metastatic pancreatic cancer. Expert Review of Gastroenterology & Hepatology, 2014-09-01, roč. 8, čís. 7, s. 739–747. Dostupné online [cit. 2017-06-18]. ISSN 1747-4124. DOI: 10.1586/17474124.2014.925799.
- ↑ Archivovaná kópia [online]. [Cit. 2017-06-18]. Dostupné online. Archivované 2014-08-21 z originálu.
- ↑ BUANES, Trond A. Pancreatic cancer-improved care achievable. World Journal of Gastroenterology, roč. 20, čís. 30. Dostupné online [cit. 2017-06-18]. DOI: 10.3748/wjg.v20.i30.10405.
- ↑ ARCIDIACONO, Paolo G; CALORI, Giliola; CARRARA, Silvia. Cochrane Database of Systematic Reviews. [s.l.] : John Wiley & Sons, Ltd, 2011-03-16. DOI: 10.1002/14651858.CD007519.pub2. Dostupné online. ISBN 14651858 Chybné ISBN. DOI:10.1002/14651858.cd007519.pub2 (po anglicky)
Ďalšia literatúra[upraviť | upraviť zdroj]
- ZAVORAL, Miroslav, et al. Karcinom pankreatu. 1. vyd. Praha : Galén; Karolinum, 2005. 287 s. ISBN 80-7262-348-6, 80-246-1083-3.
Iné projekty[upraviť | upraviť zdroj]
 Commons ponúka multimediálne súbory na tému Rakovina pankreasu
Commons ponúka multimediálne súbory na tému Rakovina pankreasu
Zdroj[upraviť | upraviť zdroj]
Tento článok je čiastočný alebo úplný preklad článku Pancreatic cancer na anglickej Wikipédii.