Infarkt myokardu
| Infarkt myokardu | |
 infarkt spodnej steny | |
| Klasifikácia | |
|---|---|
| MKCH-10 | I21 – I22 (odkaz) |
| Klinický obraz | |
| Postihnutý systém | srdce |
| Mortalita | 46 % |
| Mortalita | 59 % |
|
| |
Infarkt myokardu (iné názvy pozri nižšie) je akútna nekróza (odumretie) okrsku srdcového svalu (myokardu) následkom prerušenia prívodu krvi. Dochádza k nemu náhlym uzáverom srdcovej (koronárnej) tepny, najčastejšie následkom trombózy, nasadajúcej na prasknutý aterosklerotický plát, čím zanikne protizrážanlivá ochrana endotelu tepny. Aterosklerotický plát vzniká dlhodobým ukladaním tukových látok do steny cievy, podkladom je teda ateroskleróza. Ďalšou príčinou môže byť uzáver, spôsobený spasmom koronárnej tepny, zriedkavo iným materiálom alebo plynovou bublinkou (príhody pri potápaní). Menej často je infarkt myokardu zapríčinený iným chorobným stavom, ktorý spôsobí obmedzenie prítoku krvi do srdcového svalu.[1] Následkom uzatvorenia koronárnej tepny môže byť aj zástava obehu (náhla srdcová smrť) v dôsledku arytmie - fibrilácie komôr. Pokiaľ nie je krvný prúd v postihnutej tepne obnovený do 2 hodín, dochádzka k nevratnému poškodeniu svaloviny postihnutej časti srdca. Obnovenie prietoku krvi aj po 2 hodinách je účelné, pretože časť svaloviny je nedokrvená len čiastočne a môže sa zotaviť aj po dlhšej dobe. Rozhodujúcim faktorom pri liečbe akútneho infarktu myokardu je teda čas a pri podozrení treba vždy včas kontaktovať zdravotnícku záchrannú službu.
Názvy[upraviť | upraviť zdroj]
Slovenské názvy tejto choroby sú: infarkt myokardu[2], infarkt[3], srdcový infarkt[4][5], infarkt srdca[6], infarkt srdcového svalu[7], srdcový záchvat [8], staršie: srdcová mŕtvica[2], staršie: srdcová porážka[2], nesprávne (bohemizmus): záhať (srdcového svalu)/srdcová záhať[9][10].
Príčiny vzniku infarktu[1][upraviť | upraviť zdroj]
Najčastejšou príčinou je ukladanie lipidov (cholesterolu) do steny tepny - vznik aterosklerotického plátu, ktorý zužuje jej priesvit. To môže spôsobiť bolesti pri námahe, typicky lokalizované za hrudnou kosťou s vyžarovaním do ľavej ruky, krku alebo nadbrušku, nazývané angina pectoris. V dôsledku prasknutia aterosklerotického plátu a nasledovného zhlukovania krvných doštičiek dochádza k čiastočnému alebo úplnému uzáveru tepny a nedokrveniu (ischémii) srdcového svalu (myokardu) za uzáverom. Vyskytuje sa aj infarkt myokardu následkom spasmu (kŕča) koronárnej tepny, zriedkavo jej zápalu (arteritídy) alebo vonkajšieho poranenia, v dôsledku nedostatočného prítoku krvi do myokardu pri inom ochorení (napríkald srdcovom zlyhaní, tachykardii alebo šoku) alebo počas invazívneho liečebného výkonu na srdci. Vyvolávajúce momenty môžu byť fyzická záťaž, vystavenie stresu, chladu, ale infarkt môže vzniknúť aj bez zrejmej príčiny.
Rizikové faktory pre vznik infarktu myokardu[11][upraviť | upraviť zdroj]
Sú vcelku zhodné s rizikovými faktormi aterosklerózy:
- fajčenie
- porucha lipidového metabolizmu - zvýšená hladina lipidov (tukových látok) v krvi
- zvýšený krvný tlak
- rodinná záťaž (mŕtvica a infarkt u pokrvných príbuzných)
- obezita abdominálneho typu
- nedostatočná pohybová aktivita
- psychosociálne faktory
- diabetes mellitus
- nadmerný konzum alkoholu
- vysoká zrážanlivosť krvi
Epidemiológia[upraviť | upraviť zdroj]
Infarkt myokardu sa považuje za civilizačnú chorobu. Je vo veľkej väčšine prípadov dôsledkom aterosklerózy koronárnych tepien. Zriedkavo sú príčinou cievne ochorenia a anomálie. Vyskytuje viac u mužov ako u žien. Výskyt stúpa s vekom, najviac ohrození sú muži nad 50 rokov a ženy nad 60 rokov. [12]Toto ochorenie sa však úplne nevyhýba ani mladším ľuďom, ktorí majú genetické predispozície alebo veľmi zlú životosprávu.[13]
Druhy infarktov myokardu[upraviť | upraviť zdroj]
Klinická klasifikácia infarktu myokardu[1][upraviť | upraviť zdroj]
Okrem stanovenia diagnózy infarktu myokardu je pre rozhodnutie o liečebnom postupe užitočné určiť jeho príčinu podľa klinickej klasifikácie.
- Infarkt myokardu typu 1 je spôsobený aterotrombotickým postihnutím koronárnych tepien, patofyziologický dej začína rozpadom aterosklerotického plátu. Nasledovať môže embolizácia uvoľnených častí alebo krvácanie do plátu. Je to v súčasnosti najčastejšie diagnostikovaný klinický typ infarktu, ktorého optimálna liečba spočíva v revaskularizácii - obnovení prietoku krvi postihnutou tepnou. Diagnóza sa stanovuje v prvom rade na základe zmien na elektrokardiograme, potvrdzuje ju vyšetrenie biomarkerov (napríplad troponínu) alebo zobrazovacie vyšetrenie (echokardiografia, koronarografia...).
- Infarkt myokardu typu 2, kde je ischemické poškodnie myokardu spôsobené nepomerom medzi potrebou a dodávkou kyslíka pri stabilnom zúžení koronárnej tepny, ale aj inom ochorení, napríklad tachykardii, anémii alebo šoku, sú v prvom rade potrebné liečebné opatrenia, smerujúce k odstráneniu tohto nepomeru.
- Infarkt myokardu typu 3 je stanovený ako príčina náhlej srdcovej smrti u pacientov, u ktorých nie je možné potvrdiť iný typ infarktu (napríklad typu 1 pitevným nálezom)
- Poškodenie myokardu, asociované s výkonom na srdci je kategória, zavedená v súvislosti so vzrastajúcim počtom liečebných a diagnostických procedúr, pri dočasne dochádza k obmedzeniu prietoku krvi koronárnou tepnou, napríklad pri zavedení katétra. Infarkt myokardu typu 4a je asociovaný s perkutánnou koronárnou intervenciou (PKI), infarkt myokardu typu 4b je asociovaný s trombózou zavedeného stentu, infarkt myokardu typu 4c je restenóza po PKI, infarkt myokardu typu 5 vzniká počas výkonu aortokoronárneho premostenia (bypassu, CABG).
Infarkt myokardu môže vzniknúť aj následkom srdcového zlyhania, spasmu koronárnej tepny, výkonmi na srdci mimo koronárnych tepien (napr. operácia chlopne), u kriticky chorého pacienta a iných ochoreniach. Diagnóza sa v takýchto prípadoch stanovuje najčastejšie na základe zvýšenia hladiny biomarkerov (napr. troponínu) a je potvrdzovaná ďalšími vyšetreniami.
Podľa lokalizácie[14][upraviť | upraviť zdroj]
Lokalizácia infarktu myokardu je daná tým, ktorá koronárna tepna je postihnutá uzáverom.
| Lokalizácia infarktu | obraz elevácie ST segmentu - EKG zvody | postihnutá tepna |
|---|---|---|
| predný (anteroseptálny) | V1-V4 | ramus interventricularis anterior (RIA) |
| rozsiahly predný (anterolaterálny) | V1-V6 | ramus interventricularis anterior (RIA) |
| bočný (laterálny) | I,aVL,V5,V6 | ramus circumflexux (RCX) a ďalšie |
| spodný (diafragmálny) | II,III, aVF | art. coronaria dx. (RCA) alebo RCX |
| zadný | depresie ST vo V1-V3 (elevácie až V7 - V9) | ramus circumflexus (RCX) |
| pravej komory | V1, V4R | art. coronaria dx. (RCA) |
Podľa EKG obrazu[15][upraviť | upraviť zdroj]
- Akútny infarkt myokardu s eleváciami ST segmentu na EKG (STEMI): infarkt sa prejavuje klinickými príznakmi a typickými zmenami na EKG - eleváciami ST segmentu. Je väčšinou spôsobený trombom v koronárnej artérii, ktorý je bohatý na fibrín a úplne uzatvára jej lumen. Na základe tohto obratu sa pristupuje k urgentnej revaskularizáčnej liečbe.
- Akútny infarkt myokardu bez pretrvávajúcich elevácii ST segmentu na EKG (NSTEMI): infarkt sa prejavuje klinickými príznakmi, ale na EKG nie sú typické zmeny - elevácie ST segmentu. Býva prítomný len čiastočne obturujúci trombus, zväčša bohatý na krvné doštičky (trombocyty), alebo sú prítomné drobné periférne ložiská nekrózy. Sú pozitívne biochemické markery zániku myokardu (troponín). V tomto prípade sa nepristupuje k urgentnej revaskularizačnej liečbe.
- Medzi akútne koronárne syndrómy patrí aj nestabilná angina pectoris (bolesti sú intenzívnejšie, iného charakteru a dlhšie trvajúce, ako obvykle pri stabilnej angine pectoris), ktorú od infarktu myokardu odlišuje negativita biochemických markerov zániku myokardu.
Podľa príznakov[14][upraviť | upraviť zdroj]
Infarkt myokardu môže prebiehať s typickými príznakmi, ale príznaky môžu byť aj netypické (napríklad príznaky akútneho srdcového zlyhania). Vyskytujú sa aj infarkty bezpríznakové - klinicky nemé, časté napr. u pacientov s diabetes mellitus s neuropatiou.
Príznaky a diagnostika[14][16][upraviť | upraviť zdroj]
Typická je silná pálivá alebo tlaková bolesť za hrudnou kosťou s vyžarovaním do krku, čeľuste, ľavej hornej končatimy, nadbruška alebo chrbta - angina pectoris. Môže sa vyskytnúť pocit slabosti, poruchy vedomia, pocit búšenia srdca, dýchavica, potenie, bledosť, čo skôr už bývajú príznaky komplikácii.

Infarkt myokardu nemá typické príznaky, zistiteľné pri fyzikálnom vyšetrení. Pokles krvného tlaku, tachykardia, posluchový nález na pľúcach, šelesty na srdci, poruchy vedomia sú už príznaky komplikácii.
Pre diagnózu infarktu myokardu je spravidla dostačujúce vyšetrenie EKG a biochemických indikátorov nekrózy myokardu (srdcovej svaloviny), spravidla troponínu T alebo troponínu T. Elektrokardiografický nález sa stáva špecifický v priebehu desiatok minút až hodín. Diagnostické sú významné elevácie ST segmentu (pri STEMI) v najmenej dvoch susedných zvodoch o najmenej 0,1 mV (1 mm pri obvyklej kalibrácii), alebo (pri NSTEMI) depresie ST a/alebo zmeny vlny T - zníženie, negativizácia, alebo novovzniknutá blokáda Tawarovho ramienka. Hlavne u pacientov s viacročnou ischemickou chorobou srdca a určitými dlhodobými zmenami na EKG je v prípade negativity prvého záznamu dôležité zhotovenie jedného, alebo viacerých kontrolných EKG a ich porovnanie z hľadiska vývoja nových zmien. Vzhľadom na potrebu neodkladnej revaskularizačnej liečby sa považuje za dostatočné pre stanovenie diagnózy STEMI prítomnosť typických príznakov a typických zmien - elevácii ST segmentu na EKG. Nie celkom jednoznačný je názor o náleze ľavoramienkovej blokády, ktorá môže byť aj dôsledkom chronickej ischemickej choroby srdca. V prípade NSTEMI bývajú rozhodujúce biochemické makrkery, ktoré bývajú pozitívne do hodiny od vzniku infarktu myokardu.
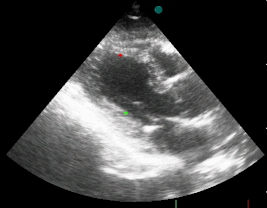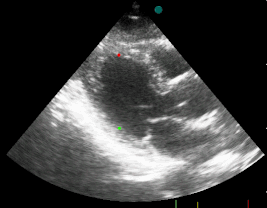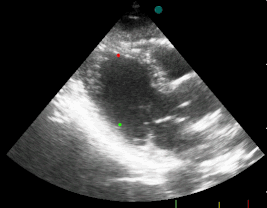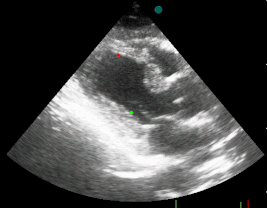
Žiadny z nálezov nie je stopercentne špecifiký pre akútny infarkt myokardu. Klinický a elektrokardiografický obraz a biochemické markery môžu byť rovnaké aj v prípade disekcie ascendentnej aorty, pri ktorej je trombolytická liečba kontraindikovaná. Jednoduché nemusí byť ani odlíšenie NSTEMI od pľúcna embólia alebo perikarditídy. Preto je potrebné čím skôr doplniť echokardiografické vyšetrenie, pri ktorom sa väčšinou dá veľmi skoro zistiť typická porucha pohyblivosti steny ľavej srdcovej komory a prinajmenšom vysloviť podozrenie na iné choroby s podobnými príznakmi.
Diferenciálna diagnostika[upraviť | upraviť zdroj]
Podobné príznaky sprevádzajú pľúcnu embóliu, perikarditídu, pleuritídu, pneumothorax, disekciu aorty, pálenie žáhy a peptický vred, bolesti, vyžarujúce z chrbtice, bolesti sternokostálnych skĺbení, mediastinitídu, Tietzov syndrom, panický atak a iné. Urgentná diferenciálna diagnostika sa vykonáva u každého pacienta s bolesťami na hrudníku.
Liečba[upraviť | upraviť zdroj]
Prednemocničná starostlivosť[17][upraviť | upraviť zdroj]
Pri podozrení na akútny infarkt myokardu je potrebné neodkladne pacientovi podať 150 - 300 mg kyseliny acetylsalicylovej (Acylpyrin, Aspirin). K čiastočnému zmierneniu bolestí môže dôjsť po podaní nitroglycerínu alebo isoisorbid dinitrátu pod jazyk alebo v sprayi, avšak v prípade infarktu pravej komory môže dôjsť k výraznému poklesu krvného tlaku, ktorý treba liečiť neodkladným podaním tekutín v infúzii. Pacient musí zotrvať v pokoji, bez fyzickej aj psychickej záťaže. Treba zhotoviť štandardný 12 - zvodový EKG záznam, ktorý má zhodnotiť lekár (prípadne aj jeho zobrazenie na diaľku) a rozhodnúť o ďalšom postupe. Pacient musí mať zaistený prístup do žily a trvalé monitorovanie EKG. Podľa potreby má dostať malú dávku sedatíva a opiátového analgetika, napr. morfínu. Aplikácia kyslíka sa odporúča len pri poklese saturácie krvi pod 90%. V prípade malígnej arytmie (napr. fibrilácie komôr), resp. straty vedomia treba neodkladne začať s kardiopulmonálnou resuscitáciou.
Akútny infarkt myokardu s eleváciami ST segmentu (STEMI)[17][upraviť | upraviť zdroj]

V prípade STEMI je základným cieľom reperfúzia - obnova prietoku ("otvorenie") infarktovej tepny. Preferovanou možnosťou je perkutánna koronárna intervencia (PKI) - rozšírenie alebo otvorenie miesta uzáveru koronárnej tepny katétrom so špeciálnym balónikom (balónková angioplastika) s prípadným vystužením postihnutého miesta sieťovou protézou - stentom. Tento postup sa označuje ako primárna perkutánna koronárna intervencia (p-PCI - primary percutaneous coronary intervention). Druhou možnosťou je fibrinolytická liečba - rozpustenie vznikajúcej zrazeniny infúziou fibrinolytika - lieku, ktorý rozpúšťa fibrínové vlákna v krvnej zrazenine. Použiť by sa mali preparáty tenecteplase, alteplase, alebo reteplase. Pacienti, určení k reperfúznej liečbe, by mali čím skôr dostať aj prvú dávku lieku, zabraňujúceho zhlukovaniu trombocytov, napr. 600 mg clopidogrelu.
Stanovenie diagnózy STEMI by nemalo trvať viac, ako 10 minút. V prípade, že je realizovateľná p-PKI do 120 minút (čas do zavedenia vodiča), pacient by mal byť transportovaný priamo na príslušné pracovisko. Ináč by mal dostať čo najskôr fibrinolytikum, najlepšie ešte počas prevozu do nemocnice, ale najneskôr do 120 minút. Výsledky oboch spôsobov liečby sú porovnateľné; nakoľko však po fibrinolýze by mal pacient podstúpiť koronárnu angiografiu, prípadne PKI, je jednoduchšie pacientov smerovať k p-PKI, kedykoľvek to je možné.
V prípade neúspechu fibrinolýzy sa čo najskôr vykonáva takzvaná záchranná PKI.
Akútny infarkt myokardu bez pretrvávajúcich elevácii ST segmentu (NSTEMI)[16][upraviť | upraviť zdroj]
V prípade NSTEMI sú pacienti liečení nízkomolekulárnym heparínom (LMWH - low molecular weight heparin), napr. enoxaparínom, ďalej dostávajú tzv. duálnu antitrombotickú liečbu, pozostávajúcu z kyseliny acetylsalicylovej a ďalšieho inhibítora agregácie trombocytov (P2Y12) - clopidorgel, prasugrel, ticagrelor a betablokátor. V prípade pretrvávajúcich ťažkostí je indikovaná koronárna angiografia a prípadne PCI.
Akútny infarkt myokardu v dôsledku nedostatočného krvného prietoku koronárnou tepnou pri inom ochorení a výkonoch.[upraviť | upraviť zdroj]
Pri vzniku infarktu myokardu z inej príčiny, ako je náhly aterosklerotický uzáver koronárnej tepny, je potrebné v prvom rade odstrániť alebo liečiť túto príčinu. Aby sa obmedzilo nedokrvenie myokardu počas invazívnych výkonov na koronárnych tepnách, je stále zdokonalované inštrumentárium a intervenčné postupy.
Nasledovná liečba[upraviť | upraviť zdroj]
Pacienti po infarkte myokardu dostávajú 8 - dňovú liečbu heparínom (nefrakcionovaným alebo nízkomolekulárnym) a ďalej užívajú 12 mesiacov tzv. duálnu antitrombotickú liečbu. Bez ohľadu na hladinu cholesterolu (LDL cholesterolu) sa odporúča podávanie lieku zo skupiny statínov (napr. atorvastatin), ďalej betablokátora a niektorého preparátu zo skupiny ACE inhibítorov alebo ARB. V minulosti mali pacienti predpísaný dlhodobý pokoj na lôžku (ktorý pravdepodobne viedol za vtedajšej liečby k zbytočným pľúcnym embóliam), dnes sa v nekomplikovaných prípadoch povoľuje pohybová aktivita od prvých dní a spravidla po týždni môžu byť pacienti bez komplikácii prepustení do ambulantnej starostlivosti.
V prípade, že revaskularizačná liečba nebola úspešná, zvažuje sa bypassová operácia.
Pre liečbu pacientov s akútnym infarktom myokardu sú k dispozícii aj ďalšie lieky, napríklad antiagregancia a antikoagulancia, ktoré sa používajú skôr v špeciálnych situáciach.
Komplikácie[18][upraviť | upraviť zdroj]
Mechanické[upraviť | upraviť zdroj]
Ruptura - prederavenie voľnej steny komory často končí letálně. Dochádza k tamponáde (stlačeniu srdca, čo zabraňuje prítoku krvi zo žíl) a zástave obehu. Klinicky sa prejavuje poklesom krvného tlaku a rozvojom cirkulačného šoku. Rozlišujú sa 3 typy ruptúry: - typ I sa objavuje do 24 hodín, spravidla po prednom infarkte, typ II je spôsobený eróziu na rozhraní nekrotického a zdravého myokardu a typ III súvisí s vytvorením aneuryzy komory. Diagnóza sa dá stanoviť echokardiografickým vyšetrením, pacient sa dá dočasne stabilizovať perikardocentézou so súčasným doplnením intravaskulárneho objemu a riešiť kardiochirurgicky (infarktektómia, záplata), pokiaľ je dosiahnuteľné takéto pracovisko.
Ruptura komorového septa (medzikomorovej prepážky) má za následok prenikanie krvi z ľavej do pravej komory. Prejavuje sa nálezom nového šelestu na srdci. Diagnóza sa dá stanoviť echokardiograficky. Dochádza k preťaženiu pravej komory, prípadne aj k poklesu krvného tlaku až vývoju zlyhania oboch komôr a rozvoju kardiogénneho šoku. Liečba je kardiochirurgická, v niektorých prípadoch sa dá defekt uzatvoriť perkutánnou intervenciou pomocou okluderu.
Ruptura (pretrhnutie) papilárního svalu vede k rôzne závažnej insufficiencii mitrálnej chlopne. Vzniká najčastejšie 7- 10 dní po infarkte. Prejavuje sa novým systolickým šelestom a rôzne závažným zlyhaním ľavej srdcovej komory, prípadne až kardiogénnym šokom. Diagnóza sa stanovuje echokardiograficky. Pacient sa stabilizuje obvyklou liečbou srdcového zlyhania a nasledovne sa kardiochirurgicky lieči mitrálna insufficeincia (najčastejšie náhradou chlopne).
Aneuryzma (vydutie) ľavej komory ohrozuje pacienta pacienta rupturou alebo vznikom trombu s nasledovnou embolizáciou. Je potrebná antikoagulačná liečba.
V dôsledku mechanických komplikácii, ale aj následkom straty funkcie časti ľavej srdcovej komory často dochádza k zlyhaniu ľavej komory, ktoré sa lieči tak, ako srdcové zlyhanie iného pôvodu. Akútne srdcové zlyhanie v prvých hodinách po vzniku infarktu myokardu je dôvodom k neodkladnej p-PCI, a to aj v rámci kardiopulmonálnej resuscitácie a poresuscitačnej starostlivosti, pokiaľ je dostupné pracovisko s potrebným vybavením. Z liekov sa používajú v prvom rade intravenózne podávané nitráty a ACE inhibítory.
Arytmické[upraviť | upraviť zdroj]
V akútnej fáze infarktu myokardu vznikajú arytmie dosť často a bývajú aj závažné. fibrilácia komôr a bezpulzová komorová tachykardia môže viesť ku klinickej smrti už v prvých minútach po vzniku infarktu. Lieči sa neodkladne defibriláciou (elektrickým výbojom) v rámci kardiopulmonálnej resuscitácie. Menej závažné sú supraventrikulárne arytmie (fibrilácia predsiení, supraventrikulárna tachykardia), ktoré sa liečia podľa stupňa naliehavosti - v prípade, že sú príčinou srdcového zlyhania, tiež urgentne - elektrokardioverziou, prípadne podaním antiarytmík. Vždy je treba zistiť, či k vzniku porchy rytmu neprispely abnormálne hladiny minerálov v krvi.
Pri rozsiahlom prednom infarkte vznikajú predsieňovokomorové blokády (AV blokády) rôzneho stupňa, ktoré sú často spojené so zlou prognózou pacienta. Ak je ich dôsledkom bradykardia, býva nutná liečba dočasnou alebo neskôr trvalou kardiostimuláciou. Extrasystolické arytmie samotné môžu byť predzvesťou závažnejších arytmii, samé osebe však pacienta väčšinou neohrozujú.
Ostatné[upraviť | upraviť zdroj]
Medzi ďalšie komplikácie akútneho infarktu myokardu patria ochorenia perikardu - pericarditis epistenocardiaca, Dresslerov syndróm, intrakardiálna trombóza a tiež hlboká žilová trombóza s pľúcnou embolizáciou v dôsledku dlhého pobytu na lôžku.
Prognóza[upraviť | upraviť zdroj]
Číselné údaje o prognóze pacientov s akútnym infarktom myokardu sa výrazne rôznia podľa toho, z akého súboru pacientov boli vyzbierané základné údaje. Údaje o úmrtnosti väčšinou neberú do úvahy prípady náhlej srdcovej smrti (tieto ani nebývajú dostupné) a často ani prednemocničné úmrtia. Pred približne 30 rokmi sa úmrtnosť udávala na približne 30%, dnes sa udáva pokles pod 10%. Je to nesporne dané výrazným pokrokom v liečbe, na druhej strane vďaka zlepšenej diagnostike môžu byť rozpoznané aj ľahké infarkty s prirodzene priaznivou prognózou, ktoré v minulosti neboli rozpoznané.
Prognóza je podstatne horšia v prípade srdcového zlyhania (Killipova klasifikácia udáva udáva 2,8-6% úmrtnosť pre pacientov bez srdcového zlyhania, 8,8-38% v prítomnosti srdcového zlyhania a 81% pre kardiogénny šok - čísla sa tiež rôznia), výrazne je horšia pri závažných mechanických komplikáciach. Arytmické komplikácie zhoršujú hlavne úmrtnosť v prednemocničnej fáze, neskôr bývajú arytmie skôr prognostickým znakom, ako hlavnou príčinou úmrtí.
Prevencia[upraviť | upraviť zdroj]
Prevencia infarktu myokardu je rovnaká, ako u ostatných srdcovocievnych ochorení. Cieľom prevencie kardiovaskulárnych ochorení je dosiahnuť nasledovné[11]:
- Nefajčiť
- Výber zdravých jedál: pestrá strava, primeraný príjem energie. Odporúčané: ovocie, zelenina, celozrnný chlieb a pečivo, chudé mäso, ryby, nízkotučné mliečne výrobky. Redukovať nasýtené tuky.
- 30 minút miernej fyzickej aktivity denne
- BMI (body mass index - index telesnej hmotnosti) pod 25kg/m2 a vyhnúť sa centrálnej obezite. Vyhnúť sa nárastu hmotnosti, ak je obvod pása u žien 80-88 cm a u mužov 94 - 102 cm; ak je väčší než 88, resp 102 cm, je žiadúca redukcia hmotnosti.
- krvný tlak pod 140/90 mmHg
- celkový sérový cholesterol pod 5 mmol/l
- LDL cholesterol pod 3 mmol/l
- glykémia pod 6 mmol/l
U rizikových osôb sa odporúča udržať krvný tlak pod 130/80 mmHg, celkový cholesterol pod 4,5 mmol/l, LDL cholesterol pod 2,5 mmol/l (ak je dosiahnuteľné, tak pod 2 mmol/l), glykémia nalačno pod 6 mmol/l, HbA1c pod 6,5%, ak je dosiahnuteľné. Treba zvážiť kardioprotektívnu liečbu u vysokorizikových osôb, zvlášť u tých, ktorí majú stanovenú diagnózu aterosklerotického kardiovaskulárneho ochorenia.
V rámci sekundárnej prevencie (po prekonanom infarkte) pacienti spravidla dostávajú liečbu dyslipidémia alebo preventívnu medikáciu hypolipidemikom (spravidla zo skupiny statínov - atorvastatin, pravastatin, simvastatin) s cieľom znížiť hladinu LDL cholesterolu a zabrániť zhoršovaniu aterosklerózy, duálnu antiagregačnú liečbu (znižujúcu sklon k zhlukovaniu krvných doštičiek - trombocytov na poškodenom mieste tepny - základný mechanizmus vzniku uzáveru: acetylsalicytová kyselina s clopidogrelom, ticagrelorom a pod.), liečbu betablokátorom (carvedilol, nebivolol, bisoprolol...), chrániacu myokard pred poškodením ischémiou, prípadne liečbu ACE inhibítorom.
Pozri aj[upraviť | upraviť zdroj]
Referencie[upraviť | upraviť zdroj]
- ↑ a b c ROKYTA, Richard; JANOTA, Tomáš; PUDIL, Radek. Fourth universal definition of myocardial infarction. Summary of the document prepared by the Czech Society of Cardiology. Cor et Vasa, 2019-05-08, roč. 61, čís. 2, s. e106–e122. Dostupné online [cit. 2020-09-02]. DOI: 10.33678/cor.2019.004.
- ↑ a b c infarkt myokardu. In: Encyclopaedia Beliana. 1. vyd. Bratislava : Encyklopedický ústav SAV; Veda, 2013. 682 s. ISBN 978-80-970350-1-3. Zväzok 7. (In – Kalg), s. 71.
- ↑ IVANOVÁ-ŠALINGOVÁ, Mária; ŠALING, Samo; MANÍKOVÁ, Zuzana. Slovenčina bez chýb. 1. vyd. Veľký Šariš : SAMO, 1998. ISBN 809675243X. S. 71.
- ↑ LANGOVÁ, Tatiana. Anglicko-slovenský slovník medicíny. 2. upr. vyd. Bratislava : Veda, 1998. 596 s. ISBN 80-224-0527-2. S. 289.
- ↑ infarkt. In: Krátky slovník slovenského jazyka. 4. dopl. a upr. vyd. Bratislava : Veda, 2003. 985 s. Dostupné online. ISBN 80-224-0750-X. S. 220.
- ↑ infarkt. In: Malá slovenská encyklopédia. 1. vyd. Bratislava : Encyklopedický ústav SAV; Goldpress Publishers, 1993. 822 s. ISBN 80-85584-12-3. S. 292.
- ↑ Sestra. Odborný mesačník pre ošetrovateľstvo. Bratislava: Sanoma Magazines Slovakia, 2004, roč. 5, č. 5
- ↑ LANGOVÁ, Tatiana. Anglicko-slovenský slovník medicíny. 2. upr. vyd. Bratislava : Veda, 1998. 596 s. ISBN 80-224-0527-2. S. 60.
- ↑ ONDRUŠ, B. Poznámky k slovenskej lekárskej terminológii. Slovenské odborné názvoslovie (Bratislava: Vydavateľstvo Slovenskej akadémie vied), 1960, roč. 8, čís. 6, s. 187. ISSN 0560-3048.
- ↑ Lekár radí - Infarkt a srdcovocievne ochorenia. In: Chýrnik, roč. 9, č. 5, máj 2012, S. 3
- ↑ a b GRAHAM, Ian, et al. European guidelines on cardiovascular disease prevention in clinical practice: executive summary. European Journal of Cardiovascular prevention and rehabilitation, sept. 2007, roč. 14, čís. supplement 2.
- ↑ SEDLÁČKOVÁ, Helena. Máme velký epidemiologický problém, varuje ředitel ÚZIS Ladislav Dušek. Zdravotnický deník, 2022-11-14. Dostupné online [cit. 2023-11-20]. (po česky)
- ↑ AKUTNÍ INFARKT MYOKARDU U MLADÝCH PACIENTŮ – RETROSPEKTIVNÍ STUDIE 2018-2021 | Kardio 365 [online]. www.cksonline.cz, [cit. 2023-11-20]. Dostupné online.
- ↑ a b c KLENER, Pavel; ET AL.. Vnitřní lékařství. Třetí, přepracované a doplněné vydání.. 6. vyd. Praha : Galén, 2006. S. 263 - 274..
- ↑ KOVÁŘ, František. Akútny infarkt myokardu: zásady aktuálneho manažmentu. Via practica (Solen), 2007, roč. 4, čís. 11, s. 506–509.
- ↑ a b ROFFI, Marco, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European Heart Journal (Oxford Academic), 2016 January 14, roč. 37, čís. 3, s. 267–315. Dostupné online. DOI: doi:10.1093/eurheartj/ehv320.
- ↑ a b IBANEZ, Borja, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. European Heart Journal (Oxford Academic), 7 January 2018,, roč. 39, čís. 2, s. 119–177. DOI: https://doi.org/10.1093/eurheartj/ehx393.
- ↑ KONDUR, Ashok, K.. Complications of Myocardial Infarction [online]. Medscape, Dec 18, 2014, [cit. 2018-01-16]. Dostupné online.
Zdroj[upraviť | upraviť zdroj]
- Tento článok je čiastočný alebo úplný preklad článku Infarkt myokardu na českej Wikipédii.
- článok je rozšírený a aktualizovaný na základe uvedených referencii
